Geen producten in de winkelwagen.
Manisch depressief

De meeste mensen hebben weleens een slechte bui of zijn af en toe wat overdreven vrolijk en actief. Schommelingen in de stemming zijn de normaalste zaak van de wereld; het dagelijks leven kent nu eenmaal zijn ‘ups’ en ‘downs’. Mensen die manisch-depressief zijn, hebben last van stemmingsschommelingen die op geen enkele manier te verklaren zijn uit de realiteit. Ze beleven de dagelijkse werkelijkheid als veel te somber – de depressieve fase – of juist als veel te mooi – de manische fase. In Nederland lijden zeker 200.000 mensen aan een manisch-depressieve stoornis. In dit boek wordt beschreven wat er precies wordt verstaan onder een manisch-depressieve stoornis, wat de verschijnselen zijn, de behandelmogelijkheden en de gevolgen voor de patiënt en zijn omgeving.
Bestel ons boek over Manisch depressief
Wat is een manisch-depressieve stoornis (MDS)?
Bij tal van mensen bestaan misvattingen over het begrip manisch-depressieve stoornis, vooral omdat die term ook buiten de psychiatrie wordt gebruikt. Duidelijk is dat het om een stemmingswisseling gaat, onduidelijk is wanneer er al dan niet sprake is van een ziektebeeld.
Nog altijd zijn veel mensen nauwelijks bekend met het begrip manisch-depressieve stoornis en bestaat er een groot aantal misvattingen over.
De manisch-depressieve stoornis behoort tot de stoornissen in de stemmingsregeling, of kortweg stemmingsstoornissen. Om daarvan iets te begrijpen, moet uiteraard eerst duidelijk omschreven worden wat we onder het begrip ‘stemming’ verstaan. Wanneer we de ‘Dikke van Dale’ erop naslaan, lezen we dat stemming wordt gezien als ‘de toestand of gesteldheid waarin het gemoed of de geest verkeert’. Voor een goed begrip van wat een stemmingsstoornis is, brengt deze omschrijving ons niet veel verder. Het is om die reden misschien beter om toch wat voorbeelden te geven.
Stemming kent vele (op zich normale) schommelingen. Zo kan iemand bijvoorbeeld bedroefd en somber zijn als een familielid overlijdt. Niemand zal dat als een abnormale reactie beschouwen. Sterker nog, we zijn er vrij algemeen van doordrongen dat we dat verdriet en gevoel nodig hebben om het overlijden te verwerken en een nieuwe situatie het hoofd te kunnen bieden.
Ook wanneer iemand de hoofdprijs in een loterij wint, vinden we het normaal als de gelukkige lyrisch is. Op de televisie laten mensen bij het winnen van een prijs in een quiz vaak reacties zien die op zich als bizar aangemerkt zouden kunnen worden, maar in het betreffende ‘televisie’kader als normaal worden beschouwd.
Anders gezegd: de variaties in de stemming geven kleur aan het leven en vormen de emotionele belichting van het bestaan. In normale omstandigheden past de stemming bij de situatie, zowel naar richting (opgewekt of juist somber) als naar sterkte (bijvoorbeeld gewoon vrolijk of extatisch).
Stemmingsstoornissen
Er is sprake van een stoornis in de stemmingsregeling als de relatie tussen de werkelijke omstandigheden en de stemming verloren is gegaan. Dat kan zijn qua richting (een opgewekte stemming bij verdrietige omstandigheden of omgekeerd) en qua sterkte (iemand is buitengewoon somber terwijl daar nauwelijks reden voor is of andersom). Dit kan in principe leiden tot twee uiterste toestanden: de depressie en de manie. Bij een lichtere vorm van manie spreken we van hypomanie.
Verschillende betekenissen
De term depressie heeft in en buiten de psychiatrie veel totaal verschillende betekenissen. De benaming depressie met betrekking tot de gemoedstoestand wordt voor van alles en nog wat gebruikt, met als gevolg dat er een grote en verstrekkende verwarring over het begrip bestaat. Onder het begrip depressie wordt van alles bijeengeveegd: somberheid, ‘depri’ zijn, het ‘even niet zien zitten’, tegenslag, teleurstelling, liefdesverdriet, rouw en dergelijke. Deze onduidelijkheid kan er bijvoorbeeld toe leiden dat men denkt dat een goed gesprek of een vakantie de depressie wel zal oplossen, terwijl dat bij de depressie als echte ziekte (bijvoorbeeld bij een manisch-depressieve stoornis) doorgaans niet voldoende is.
In dit boek zullen we het hebben over de depressie en de manie als ziekte, waarbij de stemming sterker en langduriger gestoord is en er bovendien nog andere kenmerken aanwezig zijn.
Het is niet zo gemakkelijk te begrijpen dat de stemmingsregeling ziek kan zijn, en dat daardoor de stemming niets te maken hoeft te hebben met de werkelijkheid. Dat oorzaken van buitenaf de stemming beïnvloeden, is voor iedereen heel begrijpelijk. Dat er mensen zijn die wel heel erg veel narigheid te verwerken krijgen en daarom langdurig een sombere stemming kunnen hebben, is ook duidelijk.
Veel minder algemeen bekend is dat ook inwendige factoren een rol kunnen spelen bij het tot stand komen van de stemming. Zo kan een verandering in de chemische processen in een bepaald deel van de hersenen een depressie veroorzaken. Hiervan moet men echter wel op de hoogte zijn, wil men kunnen inzien dat in die gevallen medicijnen kunnen helpen.
Het weerhuisje-model
Er is een aardig denkmodel om de stoornis in de stemmingsregeling inzichtelijk te maken: ‘het weerhuisje’. De meesten van u zullen ze nog wel kennen: de weerhuisjes van weleer, die vaak in souvenirwinkels te koop waren. Er zat een zwart, somber mannetje in en een kleurrijk, vrolijk vrouwtje, die al naargelang van het weer naar binnen of naar buiten gingen. Op het weerhuisje zat een schoorsteentje, waarmee het geheel kon worden afgesteld. Als het weerhuisje goed was afgesteld en goed functioneerde, kwam bij somber weer het mannetje uit het huisje en bij mooi weer het vrouwtje. In dat geval was dus de regeling van het systeem prima.
Als echter het schoorsteentje in de verkeerde stand gedraaid stond, stond bij prachtig weer het mannetje buiten en bij slecht weer het vrouwtje. In die situatie was het regelsysteem dus niet goed afgesteld en toonde het weerhuisje een beeld dat niet overeenkwam met de werkelijkheid. Het weerhuisje was dan ‘ziek’. De fout zat in het huisje (endogeen) en had niets te maken met de werkelijke (exogene) omstandigheden.
Een depressie is te beschouwen als een voortdurend en ten onrechte op zwaar weer afgesteld weerhuisje. Bij de manie is het omgekeerde het geval: het vrouwtje blijft buiten, ook al regent het pijpenstelen.
Bij de manisch-depressieve stoornis raakt het weerhuisje regelmatig ontregeld. Behandeling van deze aandoening is erop gericht deze ontregeling te corrigeren (behandeling van de depressie of manie) en te voorkómen (preventie met bijvoorbeeld lithium).
Belangrijk is het inzicht dat hier de stoornis in de regeling van de stemming endogeen is, dus in het apparaat zelf zit (het schoorsteentje in ons model), en niet het gevolg is van uitwendige (exogene) omstandigheden (mooi of slecht weer).
Dat betekent niet dat exogene factoren bij mds-patiënten de stemming niet (mede) zouden bepalen.
Bijkomende klachten veroorzaken verwarring
Bij stemmingsstoornissen van dit kaliber is zelden alleen de stemming aangetast. Ook dit is een bron van veel verwarring. Mensen lopen soms vele jaren met allerlei klachten rond (zoals problemen met de slaap, eetlust en stoelgang) en voelen zich ellendig. De depressie gaat dan als het ware schuil achter de lichamelijke klachten. Zij wordt, zoals we dat noemen, door de lichamelijke klachten ‘gemaskeerd’. Als dergelijke andere klachten sterk op de voorgrond staan, kan het voorkomen dat noch de patiënt, noch de arts op het idee komt dat er een depressie aan ten grondslag ligt. Helaas, want de klachten van een dergelijke patiënt zouden na een behandeling met antidepressiva aanzienlijk kunnen verbeteren.
Een betere naam is er niet
Terecht kunnen we ons afvragen waarom we een begrip gebruiken dat aanleiding tot verwarring kan geven. Het antwoord is dat er eenvoudigweg geen beter woord voorhanden is. Bovendien is de gestoorde stemming een kenmerk dat de verschillende beelden gemeenschappelijk hebben. Het blijven gebruiken van het begrip depressie is dan ook te verdedigen. We moeten dan wel in ons achterhoofd houden dat bij de ontregeling die leidt tot een depressie (of tot een manie), vrijwel alle andere functies van de hersenen, en eigenlijk van het hele lichaam, in meerdere of mindere mate zijn betrokken. Zo kan bij stemmingsstoornissen de waarneming eveneens verstoord zijn, waardoor hallucinaties kunnen optreden. Of het denken verloopt niet goed, met waandenkbeelden als gevolg. Opvallend is dat bij depressies de waandenkbeelden vrijwel altijd de ‘nietigheid’, ‘schuldigheid’ en ‘slechtheid’ van de eigen persoon betreffen, alsmede ondergangsideeën. Met andere woorden: de waandenkbeelden passen bij de stemming.
Bij de manische beelden zijn er enigszins vergelijkbare stoornissen in de waarneming en het denken. Hier betreffen de waandenkbeelden echter juist ‘overwaardering’, ‘grootheidswanen’, ‘almachtsbeleving’ en dergelijke.
Verder zijn er bij stemmingsstoornissen (zowel bij manieën als bij depressies) stoornissen in het vermogen om te kunnen voelen en zich te concentreren, in de motoriek en in andere functies van het zenuwstelsel. Ook buiten het zenuwstelsel hebben stemmingsstoornissen bepaalde effecten. Vaak zijn ook de meer lichamelijke (vitale) functies erbij betrokken. Dat komt onder meer tot uiting in verminderde of toegenomen eetlust en problemen met de stoelgang (obstipatie).
Kortom: de term stemmingsstoornissen dekt de lading wel voor een deel, maar de effecten betreffen eigenlijk de hele persoon en zelden of nooit alleen zijn stemming.
Beloop van de stemmingsstoornissen
Bij geen enkel ander ziektebeeld is het beloop van de ziekte zo belangrijk voor het stellen van de diagnose. Sterker nog: het is zelfs bepalend voor de diagnose ‘manisch-depressieve stoornis’ (zie fig. 1 blz. 16).
Het beloop van de stemmingsstoornissen kan zeer verschillend zijn. Er zijn patiënten die slechts eenmaal in hun leven een depressie krijgen, bijvoorbeeld na een bevalling (postnatale depressie) of na het gebruik van een bepaald medicijn.
Er zijn echter ook patiënten die met een zekere regelmaat in hun leven korter of langer durende depressies doormaken. Sommige patiënten kennen in de loop van hun leven, naast depressieve perioden (episoden), ook manische episoden, waarin de stemming juist ziekelijk verhoogd is. Bij hen is de stemming als het ware op verschillende tijden in verschillende richtingen (tweezijdig; naar twee polen: bipolair) ontregeld. Die mensen noemen we manisch-depressief. De manisch-depressieve stoornis wordt daarom ook wel bipolaire stoornis genoemd.
Alleen als zich na één of meer depressieve episoden een manische periode aandient, is vast te stellen dat iemand aan een manisch-depressieve stoornis lijdt.
Het onderscheid tussen een (eenzijdige) depressie en een manisch-depressieve (bipolaire) stoornis is dus enigszins kunstmatig: wat een losstaande depressie lijkt te zijn, kan later een recidiverende (steeds terugkerende) depressie worden, en deze kan later weer een onderdeel van een manisch-depressieve stoornis blijken te zijn.
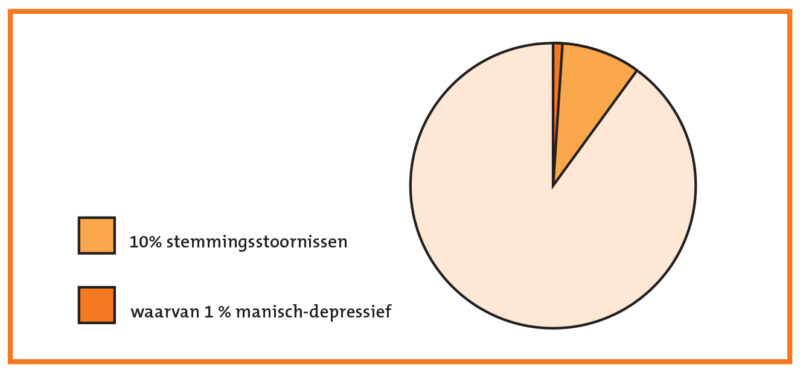
Figuur 1: Het vóórkomen van stemmingsstoornissen.
De diagnose ‘manisch-depressieve stoornis’ (MDS)
Het optreden van een manische episode is dus een vereiste voor de diagnose ‘manisch-depressieve stoornis’. Manisch-depressieve patiënten zijn dus eigenlijk patiënten die ooit manisch zijn geweest en meestal (niet noodzakelijk voor de diagnose) ook depressieve episoden hebben doorgemaakt. Tegenwoordig spreken we ook wel van een bipolaire depressie, waarmee we de depressies in het beloop van een manisch-depressieve stoornis bedoelen. Overigens kunnen ‘gewone’ of unipolaire depressies later alsnog bipolair blijken te zijn als er in het verdere beloop een manische episode optreedt. Omgekeerd komt het ook voor dat er bij nauwkeurige navraag een hypomane episode (een lichte vorm van manie) blijkt te zijn geweest, die echter eerst niet is opgevallen. Het is dus de vraag of bipolaire en unipolaire depressies niet vaak gewoon hetzelfde zijn. Vooral het totale beloop van de verschillende episoden maakt dan het verschil uit. Het stellen van de diagnose kan voor de psychiaters dus moeilijk zijn.
Ook een manisch-depressieve patiënt kan verzuchten: ‘Heb ik nu wel een manisch-depressieve stoornis of niet?’ We zijn immers uit de lichamelijke geneeskunde gewend dat een diagnose vaststaat. Vaak is er ook nog wel een of andere test om met een grote mate van zekerheid de diagnose te stellen.
Dat soort zekerheid en zo’n test zijn er niet bij een manisch-depressieve stoornis. Bij een uitgesproken manie is de diagnose soms onmiskenbaar. Een hypomane toestand wordt echter regelmatig over het hoofd gezien.
Een depressie is nog vele malen moeilijker vast te stellen, waarschijnlijk omdat het veel ‘normaler’ is in ons dagelijks bestaan en minder afwijkt van onze gebruikelijke reactie op ellende.
Uitlokkende factoren
Hoewel we tot nu toe veel nadruk hebben gelegd op de stemmingsstoornis als ziekte die geheel onvoorspelbaar komt en gaat, wil dit niet zeggen dat de omstandigheden helemaal niet van belang zijn. Niets is minder waar. Het optreden van een manie of depressie hangt bij mensen die daarvoor gevoelig zijn soms, en in de praktijk waarschijnlijk regelmatig, sterk samen met allerlei omstandigheden (‘triggers’: uitlokkers). Vooral bij de allereerste ontregeling (manisch of depressief) lijkt vaak een ‘trigger’ van groter belang. Bij latere episoden lijkt het geheel meer uit zichzelf te ontsporen.
Triggers bij het optreden van manie:
- het gebruik van antidepressiva;
- gebruik van amfetaminen, gebruik van methylfenidaat;
- nachtdienst;
- na bevalling;
- intercontinentale vlucht;
- bepaalde medicijnen (bijv. prednison);
- levensproblemen (eventueel via slapeloosheid).
Triggers bij het optreden van depressie:
- bepaalde medicijnen (bijv. propranolol);
- gebruik van antipsychotische medicijnen;
- na bevalling;
- lichamelijke ziekten (bijv. bijnier- en schildklierziekten);
- levensproblemen.
Hierboven is slechts een aantal voorbeelden genoemd. Het gebruik van deze medicijnen of het vóórkomen van deze omstandigheden hoeft overigens niet altijd problemen op te leveren. Soms zijn bepaalde medicijnen onvermijdelijk. Overleg bij twijfel met uw behandelaar.
Rapid cyclers
Sommige patiënten worden ‘rapid cyclers’ genoemd. Dit zijn manisch-depressieve patiënten die vaker (volgens de definitie vier of meer keer per jaar) manische of depressieve episoden doormaken. Het onderscheid tussen hen en de andere manisch-depressieve patiënten is relatief en heeft eigenlijk vooral te maken met het vaker optreden van stemmingswisselingen. Rapid cyclers hebben dus eigenlijk gewoon meer van hetzelfde. Toch gaat de hogere frequentie ook samen met bijzondere extra kenmerken van het ziektebeeld. Zo wordt, naarmate de frequentie hoger is, het aandeel van de manische episoden ten opzichte van de depressieve episoden groter. Maar in tegenstelling tot wat vroeger nog wel gedacht werd, is er waarschijnlijk geen of weinig verschil in behandeling.
Boris, 50
De stemming bij Boris wisselde vaak. Er waren regelmatig depressieve episoden en, zij het wat minder frequent, ook manische episoden. Gemiddeld waren er wel zeven tot acht episoden per jaar.
De klachten bleken zeer moeilijk te behandelen. Van alles was al geprobeerd, helaas met zeer weinig resultaat; Boris werd er moedeloos van. Zijn leven was inmiddels een chaos. Zijn twee studerende kinderen kwamen alleen thuis na vooraf telefonisch geïnformeerd te hebben hoe de toestand thuis was. Zijn huwelijk stond enorm onder druk en hij zat tot zijn grote verdriet al jaren in de wao.
Bij hem was als eerste middel lithium geprobeerd, maar zonder succes. Als hij depressief was, werkte een antidepressivum vaak wel, maar daardoor leken de perioden zich alleen maar sneller af te wisselen.
Carbamazepine (Tegretol®), een alternatief voor lithium, gaf helaas ook geen verbetering. Het spreekt vanzelf dat alle gebruikte medicijnen werden toegepast onder controle van de bloedconcentratie (‘spiegels’). De psychosociale conditie van Boris liep geleidelijk steeds meer uit de hand. Hij gaf op een gegeven moment zelfs de predikant hardop antwoord als die in de kerk tijdens de preek een retorische vraag stelde. Uiteindelijk werd besloten om lithium én carbamazepine te geven. Vanaf die tijd ging het beter met Boris en hij is nu gelukkig alweer een jaar stabiel. Hij durfde het aanvankelijk nog niet te geloven, maar hij is inmiddels voorzichtig begonnen zinvolle arbeid (voorlopig vrijwilligerswerk) te zoeken.
Verschillende benamingen veroorzaken verwarring
Vroeger werd de term ‘manisch-depressieve psychose’ gebruikt voor wat we nu manisch-depressieve stoornis noemen. Het begrip psychose werd gebruikt als verzamelnaam voor alle psychische stoornissen waarbij de patiënt het contact met de realiteit verloren had.
Inderdaad kunnen er tijdens een manie en tijdens een depressie psychotische verschijnselen optreden, maar deze zijn niet kenmerkend voor de manisch-depressieve stoornis. Bovendien hebben veel psychosen (zoals schizofrenie) een ander beloop en een andere prognose. Daarom spreken we tegenwoordig liever van manisch-depressieve stoornis.
Een andere benaming is de bipolaire affectieve stoornis, waarbij het begrip affectieve stoornis later werd vervangen door de term stemmingsstoornis. Unipolair en bipolair verwijzen naar het beloop van de stoornis: de eenpolige (uni = een) depressie en de tweepolige (bi = twee) aandoening met manieën en depressies. Bij de manisch-depressieve stoornis is vooral het verloop in verschillende episoden het kenmerk van de ziekte. Men is dan ofwel manisch ofwel depressief. Een manisch-depressieve stoornis is dus geen speciaal soort depressie, en de term manische depressie is dan ook onzin. Relatief zelden komt het voor dat manische en depressieve symptomen tegelijk optreden. Dat noemen we een ‘gemengde episode’.
Verschillen tussen patiënten onderling
De verschijnselen van een manische of depressieve episode kunnen per patiënt enorm verschillen. Iedereen die veel manisch-depressieve patiënten meemaakt, weet dat er vaak een indrukwekkende overeenkomst is tussen episoden bij een en dezelfde patiënt, maar opvallend veel verschil tussen die episoden bij patiënten onderling. Er zijn bijvoorbeeld patiënten die tijdens hun manie telkens weer veel agressie vertonen, en patiënten die dan nooit een vlieg kwaad doen. Voor de depressieve episoden geldt een overeenkomstig verhaal. Anders gezegd: de ene manie of depressie is de andere niet, en de verschillende verschijnselen beslaan een scala van mogelijkheden. Het bestaan van zoveel beelden bemoeilijkt de diagnose.
Veranderingen in de persoonlijkheid
Persoonlijkheid is een lastig begrip. Het laat zich enigszins begrijpen door een auto als denkmodel te gebruiken. De eigenschappen van een auto worden bepaald door het merk en de technische staat, de ouderdom en het aantal kilometers dat ermee gereden is. Daarnaast kan er een mankement optreden. Dit alles staat niet helemaal los van elkaar. Een bepaald automerk zal eerder bepaalde defecten vertonen dan een ander. Terwijl het ook heel goed mogelijk is dat de klacht bij dit exemplaar onder gunstige omstandigheden helemaal niet optreedt. Ook met onze gevoeligheid voor stemmingsontregeling zal het niet veel anders zijn. Iemand met een bepaald karakter is misschien gevoeliger voor depressies dan een ander, terwijl ook voor deze persoon kan gelden dat onder gunstige omstandigheden nooit depressieve klachten ontstaan.
Soms wordt beweerd dat manisch-depressieve patiënten meer persoonlijkheidsproblemen hebben dan andere mensen: ze zouden moeilijk en lastig zijn. Mogelijk is dat deels waar, maar hiervoor zijn enkele belangrijke verklaringen. Manische en depressieve episoden laten de nodige sporen in de persoonlijkheid achter. Patiënten moeten vaak nog het nodige verwerken, ook wanneer ze niet manisch of depressief zijn. Na een manische episode schaamt de patiënt zich vaak voor wat er is gebeurd en is er financieel meestal ook nog het een en ander aan ‘puin te ruimen’. Na een depressieve episode hebben veel mensen moeite om de draad weer op te pakken en durven ze zich bijvoorbeeld een tijdlang nauwelijks op straat te begeven. Ook de angst dat de symptomen ooit terugkomen, zonder te weten wanneer, legt een druk op het leven van een patiënt. Zelfs als hij weet dat de behandeling effectief is en een eventuele volgende episode met medicijnen weer zeer snel de kop ingedrukt kan worden. Het telkens weer herstellen van een manie of depressie en de angst voor terugkeer van de klachten drukken ongewild een stempel op iemands manier van leven en iemands persoonlijkheid. Voor heel veel mensen met een manisch-depressieve stoornis is het, juist ook door het voortdurend wisselende beloop, op een bepaald moment lastig uit te maken of bepaald gedrag of een gevoel samenhangt met de aandoening of met iemands karakter of met de omstandigheden.
Een goed voorbeeld van de soms vage afgrenzing met persoonlijkheidsstoornissen is de zogenaamde borderlinestoornis. Deze wordt vooral gekenmerkt door nog grotere labiliteit dan we al bij de manisch-depressieve stoornis kennen. Er zijn behoorlijk wat aanwijzingen dat ook hier een belangrijke biologische component de labiliteit mede veroorzaakt. Er zijn zelfs wel onderzoekers die de borderlinepersoonlijkheidsstoornis beschouwen als een van de beelden die behoren tot het zogenaamde bipolaire spectrum.
Gerard, 45
Al vanaf zijn vroege jeugd waren er moeilijkheden met Gerard. Hij gedroeg zich eigengereid, was in de loop der jaren zeer vaak met de politie in aanraking geweest en werd niet gehinderd door enige vorm van geweten. Hij dronk graag een zeer stevige borrel, of beter gezegd: hij verkeerde de meeste tijd in kennelijke staat. Hij ging ervan uit dat de medemens alleen voor zijn plezier was geschapen en gedroeg zich daar ook naar. Het spreekt voor zich dat zijn medemens dat meestal vrij snel doorhad en vervolgens niets meer met hem te maken wilde hebben. Tot ieders verbazing bleef hij toch aan een lieve vrouw hangen die lange tijd alles van hem accepteerde, hoewel hij haar vernederde en gebruikte.
Gerard had een boek als dit gelezen en vervolgens bij zichzelf symptomen ontdekt die hem deden denken aan een manisch-depressieve stoornis. Hij gaf immers veel geld (van zijn vrouw) uit en was seksueel ontremd. Hij bezocht ook met grote regelmaat prostituees. Met zijn ‘manisch-depressiviteit’ meende hij ook niet te kunnen werken. Zijn vrouw, die hem regelmatig betrapte op overspel en bovendien in het echtelijk bed niets van zijn ontremming kon bespeuren, begon het zat te worden en sprak hem erop aan. Hij vond echter dat het allemaal moest kunnen, aangezien hij immers ziek was. Hij ging inmiddels zelfs naar de patiëntenvereniging en bezocht een polikliniek. Dat zou hij toch niet doen als hij niet ziek was?
Hoewel dit zijn vrouw toch wat onzeker maakte, stelde ze voor zichzelf vast dat ze er niet meer tegen kon. Na een laatste gesprek met de huisarts, die het gezin goed kende, besloot ze tot een echtscheiding. Gerard bleef alleen wonen en kwam in het criminele en vervolgens in het justitiële circuit terecht. Ook daar probeerde hij zijn manisch-depressiviteit te gebruiken om strafvermindering te krijgen. Dat had maar korte tijd succes: ook daar werd duidelijk dat hij allesbehalve manisch-depressief was.
Samenvatting
Een manisch-depressieve stoornis (mds) is een stemmingsstoornis. In normale omstandigheden past je stemming bij de situatie, dus je hebt verdriet als er een naaste overlijdt en je bent blij als je de hoofdprijs in de loterij wint. Bij mensen met een mds is die relatie tussen stemming en werkelijkheid verstoord. Iemand kan dan zonder duidelijke redenen van buitenaf somber zijn (depressie) of juist buitengewoon opgewekt (manisch).
Verwarrend is dat de ziekte vaak schuilgaat achter bijkomende klachten, zoals slapeloosheid, eetproblemen en moeilijkheden met de stoelgang.
Het beloop van de ziekte varieert nogal. Je kunt er eenmalig mee te maken krijgen, maar ook gedurende langere tijd met een zekere regelmaat.
Als zich ook een manische periode aandient, is er daadwerkelijk sprake van een mds. De stoornis is dan bipolair, tweezijdig: hij gaat in twee richtingen. In de praktijk is het onderscheid tussen eenzijdig depressief en een werkelijke manisch-depressieve stoornis niet altijd gemakkelijk te maken.
Verschijnselen en voorkomen
Hoe uit een MDS zich precies? Is dat bij iedere patiënt in iedere episode op eenzelfde manier? En lijken de verschijnselen bij de verschillende patiënten op elkaar of juist niet? Vooral het antwoord op de laatste vraag laat zien hoe complex de ziekte kan zijn. Het is juist opvallend dat er tussen de patiënten zoveel verschillen bestaan, zowel wat betreft de manische als de depressieve episoden, terwijl bij één en dezelfde patiënt de episoden zo op elkaar lijken.
Zowel een manie als een depressie kan worden gezien als een ‘compositie’ van verschillende verschijnselen. De stijl van het uiteindelijke ‘schilderij’ hoort bij de ‘schilder’ (de patiënt) en komt bij ieder nieuw schilderij weer als zodanig terug. Familieleden zien vaak al in een zeer vroeg stadium dat het met de patiënt weer fout gaat, omdat deze nagenoeg precies die verschijnselen laat zien die bij een vorige episode ook al narigheid aankondigden.
Binnen de manie en depressie treffen we natuurlijk ook nog gradaties aan. De manie kan zeer ernstig zijn, waarbij veel schade wordt berokkend en waarbij uiteindelijk een opname in een psychiatrisch ziekenhuis onvermijdelijk is. Vaak komt echter ook een zogenaamde hypomanie voor. Dit is een toestand waarbij de patiënt drukker en onrustiger is dan in zijn gewone doen, maar er is niet duidelijk sprake van verminderd functioneren waarvoor bijvoorbeeld opname nodig is.
Hetzelfde geldt voor de depressie. Deze kan zeer ernstige vormen aannemen, met bijvoorbeeld gevaar voor ondervoeding of zelfmoord, maar ook beduidend mildere beelden komen veel voor. Met dit in het achterhoofd, geven we toch een beschrijving van het ‘palet’ van verschijnselen zoals dat kan voorkomen bij de duidelijke en ernstigere manische en de depressieve episoden.
Ziekteverschijnselen bij manie
Tijdens een manie zijn er bij de patiënt zeer duidelijk zichtbare verschijnselen merkbaar. De patiënt is opgewonden, vrolijk, maar ook labiel, snel geïrriteerd en prikkelbaar. Hij is snel boos, veeleisend en houdt geen rekening meer met de normale gedragsregels. Hij is vrij in de mond en lichamelijk onrustig, met veel en soms overdreven gebaren. Hij is nogal eens opvallend gekleed. Meestal beseft de patiënt op dat moment niet dat hij ziek is: integendeel, hij voelt zich juist prima!
Hij heeft een overdreven gevoel van eigenwaarde, vaak met grootheidsgedachten: hij is beroemd en heeft bijvoorbeeld grote uitvindingen op zijn naam staan. Het lukt hem vaak niet meer zijn zaakjes netjes te ordenen en hij verkeert dan ook voortdurend in chaos. Hij gaat maar door, geeft onverstandig geld uit en is roekeloos in het verkeer. Hij is zeer spraakzaam, spreekt luid, en rijmt en grapt er vaak op los. Hij breit allerlei woorden en gedachten aan elkaar en springt van de hak op de tak. Uiteindelijk is er geen touw meer aan vast te knopen.
Er bestaat een sterk verhoogde activiteit, die gepaard gaat met een verminderde slaapbehoefte. Slapen wordt beschouwd als een nutteloze verspilling van tijd; de patiënt slaapt nagenoeg niet en heeft het gevoel dat ook niet nodig te hebben. Hij gaat maar door met een tomeloze energie. Ook in seksueel opzicht is hij ontremd; hij neigt ertoe zijn gunsten te verlenen aan ongeacht wie.
Michel, 40
Michel was volledig anders dan men van hem gewend was toen hij werd opgenomen. Zijn vrouw kende hem niet meer terug; hij was altijd een sterke persoonlijkheid geweest en een toeverlaat voor mensen met problemen. Hij zat in allerlei commissies, van een aantal was hij zelfs voorzitter. Nu jammerde hij voortdurend, gaf uiting aan zijn wanhoop, en klampte iedereen aan met de mededeling dat hij een ernstige ziekte, waarschijnlijk kanker, onder de leden had. Volgens zijn echtgenote was hij nooit zo geweest. Desgevraagd bleek hij wel ooit een tijdlang wat overdreven vrolijk geweest te zijn, maar omdat hij toen juist zoveel presteerde, zowel thuis (verbouwing) als op het werk (promotie en overwerk) zat niemand daar echt mee en viel het toen niet echt op als afwijkend gedrag. Nu was de toestand zo verslechterd dat Michel werd opgenomen. Hij werd eerst met gesprekstherapie behandeld, helaas zonder resultaat. Van het antidepressief medicijn dat hij daarna kreeg werd hij manisch. Uiteindelijk kreeg hij lithium en nu is hij al weer zeven jaar stabiel, afgezien van een korte licht depressieve periode, waarvoor hij een antidepressief medicijn kreeg.
Ziekteverschijnselen bij depressie
Tijdens een depressieve episode is de patiënt zichtbaar somber, huilt soms, maar kan ook zo neerslachtig zijn dat hij zelfs dat niet meer kan. Soms is hij geremd en vertraagd in zijn motoriek, maar hij kan ook zeer onrustig en angstig zijn, en maakt dan vaak een reddeloze en radeloze indruk. Hij heeft fletse ogen, een sloffende tred en een doffe stem. Hij voelt zich somber, soms zelfs zo somber dat het pijn doet. Vaak is de somberheid ’s ochtends het diepst. In de loop van de dag gaat het dan vaak wat beter (dagschommeling). Er is een onvermogen emoties te beleven of te voelen. Soms voelt men niets meer voor partner, kinderen of kleinkinderen.
Alles gaat emotieloos aan de depressieve patiënt voorbij. Hij maakt zichzelf vaak onredelijke verwijten en heeft ernstige schuldgevoelens die vaak geen grond hebben. Hij voelt zich waardeloos en heeft gedachten over de dood, soms in de vorm van gedachten aan zelfmoord of zelfs concrete zelfmoordplannen, waartegen hij zich moet verzetten.
De patiënt slaapt vaak slecht in, slaapt opvallend licht en onrustig, en is vaak veel vroeger wakker dan anders. Hij valt in korte tijd af, heeft geen eetlust en moet zich dwingen iets te eten. Hij eet alleen omdat het moet, zonder iets te proeven. De depressieve patiënt heeft nergens zin in en de geringste activiteit is voor hem een niet te overziene onderneming. De meest elementaire handelingen worden slechts met de grootste moeite verricht. Hij kan zich zeer moeilijk concentreren. Seksuele gevoelens zijn vaak verdwenen en contacten met de buitenwereld nemen sterk af, soms zelfs zo sterk dat men bekenden gaat ontlopen.
Ziekteverschijnselen bij een gemengde episode
Soms hebben patiënten tegelijkertijd verschijnselen van een manie en een depressie. Dit noemen we dan een ‘gemengde episode’. Hoewel dit in strikte zin (een patiënt die aan alle criteria voor een depressie en aan alle criteria voor een manie voldoet) weinig voorkomt, komt het wel vaak voor dat zich tijdens een depressie ook enkele manische verschijnselen voordoen, bijvoorbeeld onrustige gedachten en veel bewegen. Ook andersom komt het geregeld voor dat tijdens een manie enkele depressieve verschijnselen optreden, zoals gevoelens van onvrede en teleurstelling.
Psychose
Wanneer de depressie of manie zeer ernstige vormen aanneemt, kan uiteindelijk de realiteit geheel uit het oog worden verloren. Er kan dan sprake zijn van een psychose. Bij een manisch-depressieve stoornis blijft de inhoud van de gedachten vaak wel passen bij de stemming. Dat wil zeggen dat men bij een psychotische depressie de irreële overtuiging kan hebben ten onder te gaan of bijvoorbeeld financieel aan de grond te zitten. In een manie met psychotische kenmerken kan de patiënt bijvoorbeeld aan het waandenkbeeld lijden dat hij een bijzondere relatie met een beroemde persoonlijkheid of met God heeft, of dat hij steenrijk is en dus ook veel geld kan uitgeven.
Tussen de episoden door
Tussen de episoden door is men meestal volkomen normaal. Er zijn dan geen manische of depressieve verschijnselen meer aanwezig. Overigens is men wel vaak bezig met het ‘puinruimen’ van eerdere episoden. Ook spelen er nog vaak allerlei psychosociale problemen.
Steeds meer wordt duidelijk dat er ook bij manisch-depressieve patiënten tussen de episoden door sprake kan zijn van zogenaamde cognitieve symptomen. Zo kan de concentratie net iets minder zijn dan men gewend is en heeft men net iets minder aandacht of motivatie om activiteiten te ondernemen. Niet altijd kan duidelijk onderscheid gemaakt worden tussen cognitieve symptomen die passen bij de manisch-depressieve stoornis en bijwerkingen van medicijnen.
Begin
Alhoewel er nogal wat variatie bestaat, is de manisch-depressieve stoornis toch vooral een aandoening die begint op de jongvolwassen leeftijd, in het overgrote deel van de gevallen tussen de twintig en dertig jaar. Een begin op oudere leeftijd is relatief zeldzaam. In zo’n geval is er vaker sprake van een lichamelijke ziekte als oorzaak en ontbreekt vaak een duidelijk erfelijk patroon.
Paul, 30
Paul was vrij plotseling ziek van zijn werk weggebleven. In de jaren dat men hem kende, was hij eigenlijk nooit ziek geweest, afgezien van soms een paar dagen griep. Hij werkte altijd als een paard, was aanspreekbaar en behulpzaam voor iedereen en bij eenieder zeer geliefd. De mensen die hem beter kenden wisten van hem dat hij een aantal maanden ‘overspannen’ opgenomen was geweest op een psychiatrische afdeling toen hij vijfentwintig jaar oud was. Men noemde zijn toestand toen manisch.
Nu viel het zijn collega’s alweer een aantal maanden op dat Paul zich minder goed kon concentreren en ook dat zijn bekende mopjes achterwege bleven. Paul was geleidelijk ook somber geworden, zo somber dat het hem zelfs pijn deed. Aanvankelijk had hij er vooral ’s ochtends last van en verbeterde zijn stemming in de loop van de dag langzaam (dagschommelingen), maar later bleven deze dagelijkse oplevingen weg. Hij sliep zeer slecht en zijn eetlust was geheel verdwenen. Zelfs tot de kleinste activiteit moest hij zich dwingen en hij voelde zich meer dood dan levend. Hij dacht vaak aan de dood en hij overwoog regelmatig om maar een eind aan zijn leven te maken. Tegen dit soort gedachten moest hij zich voortdurend verzetten. De collega’s op het werk besloten om dagelijks contact met Paul te onderhouden, om hem te steunen, maar toch ook uit een soort onbewuste bezorgdheid. Paul weigerde (uit angst voor opname?) contact met een arts op te nemen.
Op een dag reageerde Paul niet op het dagelijkse telefoontje. Op zijn adres bleef de deur dicht. Bezorgd belden de collega’s het alarmnummer en wat later werd Paul diep bewusteloos gevonden en naar het ziekenhuis gebracht. Nadat hij een aantal dagen later was bijgekomen, werd hij overgebracht naar de psychiatrische afdeling. Hij kreeg daar eerst een antidepressivum, wat later in combinatie met lithium. In de loop van enkele maanden knapte hij op. Paul is nu al weer jaren in een stabiele toestand. Hij is nooit vergeten dat zijn collega’s zijn leven hebben gered.
Beloop
Het onderscheid tussen zogenaamde type I en type II manisch depressiviteit wordt veel gebruikt. Een beloop dat gekenmerkt wordt door uitgesproken ‘klassieke’ manieën, doorgaans naast depressieve episoden, wordt dan type I genoemd. Als behalve depressieve perioden vooral hypomanische perioden voorkomen, die bijvoorbeeld niet gepaard gaan met een opname in een psychiatrisch ziekenhuis, spreken we van type II. Dit onderscheid is slechts beperkt relevant. Het kan bijvoorbeeld leiden tot een keuze voor iets andere medicijnen, maar grofweg is de behandeling van beide typen hetzelfde.
Een volledig spontaan beloop komt nog slechts zelden voor, omdat de meeste patiënten op een bepaald moment toch behandeld moeten worden. Zonder behandeling, zo weten we uit de periode van vóór de ontdekking van de huidige medicijnen, komt het bijna nooit voor dat de ontregelingen achterwege blijven en de ziekte dus als het ware geneest. Dat betekent dat, als men eenmaal een aantal episoden heeft doorgemaakt, de kans klein is dat het daarbij blijft. Meestal volgen er (zonder behandeling) nog meer episoden.
Hieruit blijkt dat het zeer verstandig is om, wanneer de diagnose ‘manisch-depressieve stoornis’ eenmaal is gesteld, zich blijvend te laten begeleiden door een psychiater, bij voorkeur in samenwerking met een gespecialiseerde psychiatrisch verpleegkundige. Als een dreigende episode snel wordt behandeld, kan verdere verslechtering vaak worden voorkomen.
De manisch-depressieve stoornis komt veel voor
Stemmingsstoornissen zijn echte volksziekten. De kans om ergens in het leven de diagnose ‘manisch-depressief’ te krijgen is 1 à 2%. Uit een groot Nederlands onderzoek kwam een getal van 1,9% naar voren. Dat betekent dat zeker 300.000 mensen in Nederland in één of andere mate aan deze stoornis lijden. Het geven van precieze cijfers is echter moeilijk omdat bij het vaststellen van dit soort getallen allerlei fouten mogelijk zijn. Alle getallen moeten dus met voorzichtigheid worden geïnterpreteerd, maar ze geven wel een zekere indruk. Belangrijk probleem bij dit soort onderzoeken is het gebruik van verschillende definities. Het spreekt voor zich dat als de criteria voor de diagnose ‘manisch-depressief’ ruimer worden genomen, de percentages hoger zullen uitvallen. Beperkt men zich tot alleen de zeer uitgesproken manisch-depressieve ziektebeelden, dan zal dat minder vaak voorkomen.
Cijfers voor mannen en vrouwen verschillen
In hun totaliteit komen stemmingsstoornissen onmiskenbaar meer voor bij vrouwen dan bij mannen. Meestal komt het erop neer dat het aantal vrouwen dat aan een stemmingsstoornis lijdt, ongeveer het dubbele is van het aantal mannen. Bij manisch-depressieve patiënten lijkt dit verschil veel minder uitgesproken. Hoe duidelijker manisch-depressief, hoe sterker het aantal van de mannen dat van de vrouwen benadert.
Veel leed en hoge kosten
Gelet op de omvang van het probleem, behoren stemmingsstoornissen tot de belangrijkste volksziekten. Afgezien van al het leed dat ze veroorzaken, kosten ze de samenleving een nauwelijks te becijferen geldbedrag door onder meer ziekteverzuim en ziekenhuisopnamen. Verder wordt aangenomen dat een (meestal onbehandelde) stemmingsziekte ten grondslag ligt aan een groot aantal zelfdodingen. Stemmingsziekten zijn dus ook, weliswaar indirect, levensbedreigende ziekten. Vroeger, toen er nog geen effectieve medicijnen bestonden, kwam het bovendien regelmatig voor dat mensen overleden aan totale verzwakking als gevolg van een depressie, of aan totale uitputting als gevolg van een manie.
Samenvatting
De episoden van een manisch-depressief persoon lijken qua verschijnselen gewoonlijk sterk op elkaar, waardoor naasten een slechte periode vaak heel goed kunnen zien aankomen. Maar tussen de patiënten onderling kunnen er grote verschillen bestaan in de uitingsvorm. Bovendien zijn er zowel bij manie als depressie uiteenlopende gradaties.
Bij een manie kan de patiënt opgewonden en vrolijk zijn, maar evengoed gauw geïrriteerd en prikkelbaar. En dit kan een dusdanige ernstige vorm aannemen dat opname in een ziekenhuis onvermijdelijk is. Ook een depressieve patiënt kan een palet aan verschijnselen laten zien. Zo kan hij somber, neerslachtig, onrustig, angstig en emotieloos zijn. Dit beeld kan zich in milde mate aandienen, maar kan ook zo heftig zijn dat het leidt tot bijvoorbeeld ondervoeding of zelfmoord.
Zowel manie als depressie kan zo ernstig zijn dat er sprake is van een psychose.
Tussen de episoden door is men meestal volkomen normaal.
Oorzaken
Waarom de ene mens wel last krijgt van een manisch-depressieve stoornis en de andere niet, is nog altijd een vraag waarnaar het nodige onderzoek wordt gedaan. Erfelijkheid blijkt daarbij in ieder geval een rol van belang te spelen, zo blijkt in dit hoofdstuk.
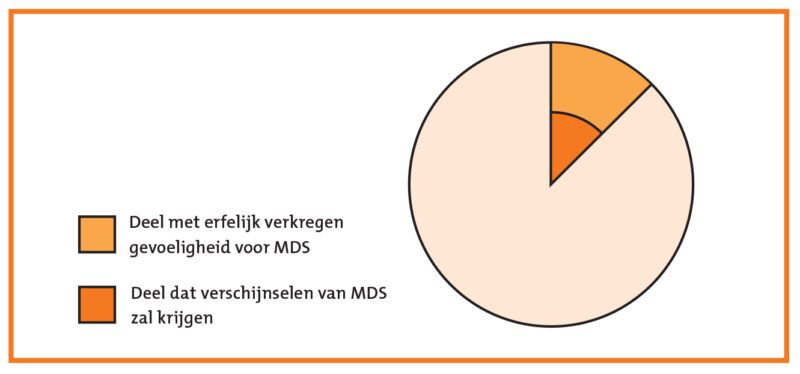
Figuur 2: Schematische voorstelling gevoeligheidsprincipe.
De oorzaken van de manisch-depressieve stoornis zijn niet bekend. Het is niet te voorspellen of iemand de ziekte zeker wel of zeker niet zal krijgen. Op dit moment nemen we aan dat sommige mensen wel gevoeliger voor de ziekte zijn dan anderen, maar pas onder bepaalde omstandigheden werkelijk de verschijnselen zullen gaan vertonen. Bij deze gevoeligheid spelen erfelijke factoren zeker een rol. Er zijn tal van factoren bekend die depressies of manieën kunnen uitlokken bij mensen die al een bepaalde gevoeligheid hebben.
Erfelijkheid
De erfelijkheidsleer staat binnen de psychiatrie, en zeker bij het onderzoek naar manisch-depressieve stoornissen, nog altijd in de belangstelling. De hoop dat hiermee binnen enkele jaren de grote doorbraak zou worden bereikt, is echter wat getemperd, doordat het allemaal nog veel ingewikkelder bleek te zijn dan aanvankelijk was gedacht. Mendel (1822-1884) was de eerste die systematisch onderzoek verrichtte naar de manier waarop erfelijke eigenschappen van de ene generatie op de volgende generatie worden overgedragen. Hij ontdekte dat er twee erffactoren nodig zijn om een bepaalde eigenschap te bepalen. De erffactor die overheersend (dominant) is, bepaalt het uiteindelijke beeld.
Chromosomen
Later ontdekte men dat deze erfelijke factoren gelokaliseerd zijn in de chromosomen – ‘staafjes’ in de celkern. Deze bestaan uit een bijna eindeloze dubbele rij van vier verschillende, in alle mogelijke combinaties gerangschikte chemische verbindingen (dna), die uiteindelijk de genetische code en dus ook de erfelijke eigenschappen bepalen.
De mens heeft 46 chromosomen: 22 paar identieke en 1 paar dat bij de man uit 2 verschillende chromosomen bestaat en bij de vrouw uit 2 identieke. Dit laatste paar bepaalt dan ook het geslacht (de geslachtschromosomen).
Van elk paar chromosomen is één van de twee steeds afkomstig van de vader, de ander van de moeder.
De chromosomen worden van de ene generatie cellen op de volgende overgedragen en vormen de blauwdruk van het leven. In iedere cel van een mens zitten dezelfde 46 chromosomen. Via een nog grotendeels onbekend mechanisme komen in verschillende weefsels de eigenschappen van verschillende delen van de erfelijke code al dan niet tot uitdrukking.
Onderzoek bij tweelingen
Als bij eeneiige tweelingen de één manisch-depressief is, heeft de ander 80 procent kans de ziekte ook te krijgen. Het is opmerkelijk dat dit bij 20 procent van de eeneiige tweelingen dus niet gebeurt. Bovendien kan de ernst van de ziekte bij elk van een eeneiige tweeling onderling behoorlijk verschillen. Dit is nog een extra aanwijzing dat het niet alléén erfelijke factoren zijn die bepalen of iemand een manisch-depressieve stoornis krijgt. Immers, eeneiige tweelingen hebben dezelfde erfelijke code. Als het uitsluitend om een erfelijke kwestie ging, zou bij ziekte van de één de andere honderd procent kans hebben de ziekte ook te krijgen. Verder zou bij beiden de ernst van de aandoening min of meer gelijk moeten zijn.
Koppelingsonderzoek
De diverse eigenschappen die op een chromosoom aanwezig zijn, worden niet altijd allemaal tegelijk overgeërfd. Uit proeven met de bananenvlieg bleek dat de kans dat eigenschappen toch aan elkaar gekoppeld blijven, groter is naarmate de eigenschappen op het chromosoom dichter bij elkaar liggen. Uit dit soort waarnemingen ontstond het koppelingsonderzoek, dat het mogelijk maakte op basis van kansberekening een kaart te maken van de ligging van een aantal eigenschappen op de chromosomen.
De moderne moleculaire biologie voegde daar in de laatste jaren nog een fascinerende mogelijkheid aan toe. Men kan een stukje dna of genetische code (drager van erfelijke eigenschappen) identificeren, het overervingspatroon daarvan volgen en de genetische koppeling met andere factoren bepalen.
Kandidaatgenen
Het dna in een gen is de blauwdruk voor een eiwit dat betrokken kan zijn bij afwijkingen. Het kan dus ook nuttig zijn de hele gedachtegang om te draaien en te starten vanuit deze stoffen. Hierbij concentreren onderzoekers zich vooral op de genen die de zenuwcelsignaalstoffen programmeren. Zij zijn immers kandidaatgenen. Het zoeken naar het gen of de genen is dan bijna het zoeken naar een speld in een hooiberg.
Jan, 20
Jan werd op een dag plotseling opgenomen in een psychiatrisch ziekenhuis. Hij liep in een grote stad bizar uitgedost over straat, was vrolijk en ontremd, strooide met geld en dacht dat hij belangrijke dingen aan de wereld te melden had. Zijn vriendin, die hem zo niet kende en volkomen ontredderd was door zijn toestand, was zelfs bang voor hem geworden. In de afgelopen twee dagen had hij al hun spaargeld er doorheen gejaagd, dat ze juist zo naarstig gespaard hadden om samen een huis te kunnen kopen. Jan was altijd gezond geweest, afgezien van een wat sombere periode ongeveer een jaar geleden, waarbij hij tot zijn schrik had bemerkt dat hij tijdelijk zelfs zelfmoordgedachten had.
Een oom van vaderskant had een manisch-depressieve stoornis gehad. De vader van zijn vader was om onduidelijke redenen in een psychiatrisch ziekenhuis opgenomen geweest en daar verdronken in de vijver (mogelijk suïcide). Jan wilde van een opname niets weten. Hij voelde zich immers prima; wat moest hij in een inrichting? Daar kon hij niet verder gaan met zijn lezingen en voordrachten. Naarmate er voorzichtig op werd aangedrongen dat hij zich zou laten opnemen, werd Jan ook prikkelbaarder en verbaal agressief. Zijn vriendin vluchtte naar haar ouders en nam iedere dag contact op met de behandelend arts, met de ietwat verwijtende vraag of Jan nu nog niet kon worden opgenomen. Hij gedroeg zich onmogelijk en wilde geen enkele hulp accepteren.
Jan was inmiddels al twee keer voor een ibs (inbewaringstelling) beoordeeld, maar telkens kon deze door de psychiatrische crisisdienst niet worden afgegeven, omdat de door de wet vereiste criteria ontbraken. Ondanks deze situatie bleef Jan om onduidelijke redenen wel naar de polikliniek komen. Op zekere dag lukte het daar wel om Jan over te halen zich te laten behandelen. Hij stelde daarbij wel als voorwaarde dat dit zonder opname zou gebeuren. In de polikliniek is Jan, en later ook zijn vriendin, uitvoerig geïnformeerd over de (beperkte) poliklinische mogelijkheden. Beiden wilden toch dat het poliklinisch zou worden geprobeerd. Jan accepteerde de noodzakelijke medicatie (een antipsychoticum) en werd in de loop van enkele weken een ander mens. Hoewel men dat niet had verwacht, kon dus een opname worden voorkomen. Met Jan gaat het alweer acht jaar goed. Overigens gaat een dergelijk beleid ook geregeld mis en is dan de oorzaak van veel extra verdriet.
Erfelijkheid bij manisch-depressieve stoornissen
Patiënten zelf zijn zich meer dan wie ook bewust van het belang van erfelijke factoren. Vrijwel iedere patiënt heeft wel een familielid dat ook aan een manisch-depressieve stoornis lijdt.
Bij een grote groep manisch-depressieve patiënten op een polikliniek blijkt een belangrijk deel twee of zelfs meer familieleden te hebben die eveneens lijden aan een manisch-depressieve stoornis. Bij eerstegraads verwanten (vader, moeder, zoon, dochter) is de kans dat men de ziekte eveneens heeft of zal krijgen 10 procent, dus tienmaal zo groot als normaal. Bij tweedegraads verwanten zakt dit percentage aanzienlijk, tot 5 procent, en bij verder verwijderde verwantschap tot de normale 1 procent.
Erfelijkheidsonderzoek biedt nog geen zekerheid
De kennis van erfelijkheid en de aanwijzingen betreffende erfelijke factoren bij de manisch-depressieve stoornis is dus nog niet zo groot dat op grond daarvan voor één individueel geval altijd een exacte voorspelling is te doen. Onze mogelijkheden zijn dus beperkt om in een individueel geval een goed genetisch advies te geven. Dat neemt niet weg dat het altijd verstandig is om met dit soort vragen te rade te gaan bij deskundigen.
Advies bij zwangerschap
Het geven van een advies ten aanzien van een eventuele zwangerschap is niet eenvoudig. Hierbij gaat het immers, behalve om de mate van erfelijkheid, ook over de vraag hoeveel belang de patiënt daaraan wil hechten. De vraag is dus niet alleen of we deze factoren moeten laten meewegen, maar vooral de mate waarin. De ziekte is tegenwoordig goed te behandelen. De meeste manisch-depressieve patiënten leiden nu, mits ze trouw hun medicijnen innemen, een normaal bestaan. Veel paren zullen daarom een aanleg voor deze aandoening niet zo zwaar laten meewegen. Als stemmingsstoornissen in de familie voorkomen, zullen ze extra op hun hoede zijn. De familie zal wellicht sneller hulp inroepen en door een vroegtijdige diagnose en behandeling kan psychosociale schade worden voorkomen. Bovendien blijkt dat de meeste mensen met een manisch-depressieve stoornis goed reageren op lithium, als dat bij hun zieke familieleden ook het geval is. Dus zelfs bij de keuze van het geneesmiddel kan de erfelijkheidsleer ons helpen.
Hersenen
Vaak vergelijken we de hersenen, en dus ook het deel dat de stemming regelt, met een grote computer waarin grote hoeveelheden informatie worden verwerkt. Enorme hoeveelheden zenuwcellen hebben inderdaad ontelbare verbindingen met elkaar, goed voor een onvoorstelbaar aantal mogelijkheden. In tegenstelling tot computers, wordt een signaal indirect via chemische stoffen (neurotransmitters) van de ene zenuwcel op de andere zenuwcel overgebracht.
Door de invloed van genen, erfelijke factoren, kunnen de verbindingen tussen hersencellen worden veranderd of kan de aanleg en de functie van bepaalde hersengebieden worden beïnvloed. Vroeger dacht men dat als het brein eenmaal was aangelegd dit niet meer kon veranderen. We denken nu dat de hersenen wel degelijk in staat zijn zich aan te passen en te ontwikkelen. Het doormaken van verscheidene depressies of manieën zou ook de toestand van de hersenen nadelig beïnvloeden. Het gebruik van medicijnen zou het netwerk weer stabieler kunnen maken.
Jolanda, 37
Jolanda was een erkend manisch-depressieve patiënte. Er was noch bij de behandelaars, noch bij patiënte zelf enige twijfel aan de diagnose. De behandeling verliep uitstekend. De patiënte gebruikte lithium, wat een volledig effect had. Helaas had ze wel wat last van bevende handen en ernstige dorst. Dit was de reden waarom ooit carbamazepine was geprobeerd. Hierna volgde echter een recidief, daarom was de carbamazepine weer snel vervangen door lithium. Tijdens een gesprek met haar kwam een nicht ter sprake, die ze kortgeleden bezocht had en over wie ze zich zorgen maakte. Zij zat namelijk al weer vele maanden apathisch en zonder aanwijsbare reden thuis. De nicht werd (na overleg met haar huisarts) uitgenodigd en bleek ernstig vitaal depressief. Zij was tuinarchitecte, maar haar laatste opdracht dateerde van vijf jaar geleden. Overigens bleek zij ook een manisch beeld in de voorgeschiedenis te hebben. Eerst werd een antidepressief geneesmiddel geprobeerd, waarop zij helaas hypomanisch werd. Daarom werd ze daarna op lithium ingesteld. Vanaf die tijd gaat het goed met haar.
Informatieoverdracht door neurotransmitters
In het ene zenuwceluiteinde bevinden zich kleine blaasjes, met daarin een kleine hoeveelheid neurotransmitter. Wanneer er een impuls door de zenuwcel loopt en het zenuwceluiteinde bereikt, springen die blaasjes open en komen de neurotransmitters in de spleet tussen twee zenuwcellen (synaptische spleet) terecht. Op het oppervlak van de andere zenuwcel bevinden zich de receptoren (ontvangers). Die geven een stroomstootje af, zodra ze met een bij hen passende neurotransmitter in aanraking komen. Daarna kan het signaal zijn weg vervolgen. Wanneer het signaal is doorgegeven, wordt de gebruikte neurotransmitterstof meteen weer snel afgebroken. De afbraakproducten worden gebruikt om nieuwe neurotransmitterstoffen te maken.
Neurotransmitters zijn van groot belang voor de werking van de hersenen. Ze hebben ook op alle mogelijke manieren effecten op de werking van de rest van het lichaam, zowel direct via zenuwen, als indirect via bijvoorbeeld hormonen.
Ook de stemmingsregeling komt tot stand door een complex samenspel van zenuwactiviteit. Het enorme netwerk van zenuwcellen moet heel precies zijn afgesteld en in staat zijn tijdig te dempen of te stimuleren.
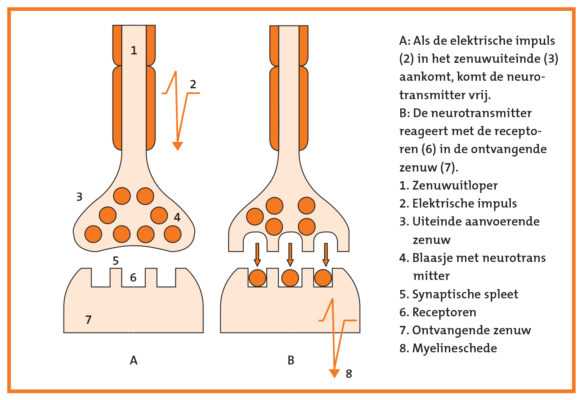
Figuur 3: Prikkeloverdracht van de ene zenuw op een andere in de synaps.
Bioritmiek
In ons lichaam gebruiken de spieren en alle organen, dus ook de hersenen, energie. Je gebruikt niet continu evenveel energie – ’s nachts heb je bijvoorbeeld niet zoveel nodig. En net zoals je de thermostaat van de centrale verwarming voor het slapengaan lager zet, zo zorgt ons lichaam ervoor dat verschillende processen meer of minder actief zijn, al naargelang de behoefte van het moment.
Ook het lichaam ‘kijkt’ daarvoor naar de klok, alleen is die klok in dit geval de ‘grote biologische regelklok’ die dag en nacht heet, en waaraan al het leven op aarde gebonden is. Ons organisme is geleidelijk gewend geraakt aan dit ritme, en dit verklaart bijvoorbeeld dat we ook zonder wekker toch vaak precies op tijd wakker worden. Wij hebben dus een inwendige klok die bioritmische processen in ons lichaam stuurt. Deze biologische klok, waarvan we zelfs de plaats in de hersenen weten, kan vooral bij stemmingsstoornissen volkomen ontregeld raken.
Ontregeling van het bioritme
Bij depressies betekent ontregeling van het bioritme dat processen die voorheen keurig op elkaar waren afgesteld, plotseling niet goed meer verlopen. Hierdoor raakt bijvoorbeeld het dag- en nachtritme verstoord. Patiënten zijn slaperig en gedrukt op momenten dat ze anders wakker zijn. Wanneer ze zouden moeten slapen, kunnen ze de slaap niet vatten, en als ze al slapen, slapen ze licht. Ook zijn ze vaak veel eerder wakker dan ze gewend waren en kunnen dan niet meer in slaap komen. Dit zijn voorbeelden van ten opzichte van elkaar niet goed afgestelde ritmen (waak/slaap versus dag/nacht).
Een ander voorbeeld dat een ritmische component suggereert, is het fenomeen van de dagschommeling. Patiënten zijn ’s ochtends het meest uitgesproken depressief (ze zien telkens weer tegen de nieuwe dag op), maar naarmate de dag vordert, trekt de stemming toch geleidelijk iets bij.
De theorie van de ontregelde biologische klok vormt een verklaring voor het effect van de slaapdeprivatie op een depressie. In het kort komt slaapdeprivatie erop neer dat men de patiënt een (groot deel van de) nacht wakker houdt. Op die manier probeert men het ten opzichte van elkaar uit de pas lopende slaap-waakritme en dag-nachtritme kunstmatig te verschuiven. Dit heeft zeer vaak een gunstig antidepressief effect, al is dat helaas vaak van korte duur.
Bioritme en manieën
Bij de manische episoden is de ontregeling van de biologische klok op het eerste gezicht minder goed vast te stellen. Die is er echter wel degelijk en is mede van belang voor het al dan niet doorzetten van de manie. Ernstige slaapstoornissen, of liever gezegd, het voortdurende gevoel geen slaap nodig te hebben, zijn de grote stuwende motor achter een aanstormende manie. Daarom is het dus van zeer groot belang om het slaappatroon (al dan niet kunstmatig) snel weer normaal te krijgen. Verder is het ook van groot belang een strikt dag- en nachtritme te handhaven, wat bijvoorbeeld ook bij een opname wordt nagestreefd.
Seizoensafhankelijkheid van stemmingsstoornissen
De theorie van de biologische klok is ook de basis van de verklaring van de seizoensafhankelijkheid van stemmingsstoornissen. Stoornissen in de stemming blijken zich duidelijk vaker voor te doen in het voorjaar en het najaar dan in de rest van het jaar. Op basis van de bioritmiek zijn de grootste problemen immers te verwachten wanneer de veranderingen van licht naar donker het snelst plaatsvinden, dus in het voor- en najaar.
Een vergelijkbare grafiek is te maken voor het gebruik van antidepressiva, het aantal ziekenhuisopnamen in verband met stemmingsstoornissen en het aantal geslaagde zelfmoorden per maand.
Winterdepressie
Een aparte variant van een stemmingsstoornis is de seizoensgebonden depressie, ook wel winterdepressie genaamd. Alleen in het najaar of in de winter krijgen mensen met een seizoensgebonden depressie klachten van een toegenomen behoefte aan slaap en een grotere neiging tot eten en snoepen. Dit is enigszins vergelijkbaar met het beeld van de winterslaap dat we in de dierenwereld zien. Deze aandoening is wel een stemmingsstoornis, maar wordt geheel los gezien van de manisch depressieve stoornis. Lichttherapie, waarbij de patient meerdere dagen achter elkaar op gezette tijden in een speciale lichtbak kijkt, werkt vaak prima bij dergelijke klachten, mogelijk omdat het ritme hiermee enigszins wordt verschoven. Bij de manisch depressieve stoornis kan het slechts in sommige gevallen een ondersteunend effect hebben, waarbij er wel een iets verhoogd risico bestaat op het uitlokken van manische symptomen.
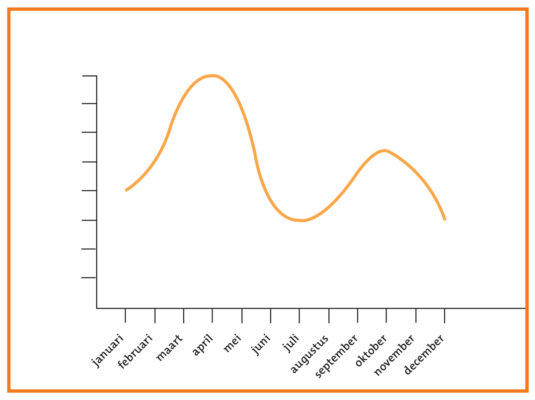
Figuur 4: Voorkomen van stemmingsstoornissen (zowel depressies als manieën) in de loop van het jaar.
Overige oorzaken
Het is erg waarschijnlijk dat erfelijke factoren, de werking van (delen van) de hersenen en verstoringen van het dag- en nachtritme op een of andere manier van doen hebben met het ontstaan van manische en depressieve symptomen. Toch is dit natuurlijk niet het hele verhaal. Waarschijnlijk is er niet één enkele oorzaak voor de manisch-depressieve stoornis aan te wijzen, maar is er altijd sprake van een samenspel van verschillende factoren. De rol van de erfelijke aanleg, van het brein en van de bioritmiek is onmiskenbaar, maar ook andere biologische systemen krijgen meer en meer aandacht.
Steeds meer onderzoeksresultaten wijzen op het afweersysteem. Bepaalde zogenaamde auto-immuunziekten, aandoeningen waarbij het lichaam afweerreacties vertoont tegen eigen organen of lichaamsdelen, lijken iets vaker voor te komen bij manisch-depressieve patienten. Ook worden bepaalde stofjes in het bloed die kunnen wijzen op verstoorde afweerreacties bij manisch-depressieve patiënten vaker geconstateerd. Het is vooralsnog niet duidelijk of dergelijke afweerreacties bijdragen aan de oorzaak van de stemmingsstoornis, of ze vaak samen voorkomen of dat de verstoorde afweerreacties eerder een gevolg zijn van de stemmingsstoornis.
Nog minder duidelijkheid bestaat er over bijvoorbeeld de rol van hormonen. Veranderingen in het gehalte van schildklierhormoon worden regelmatig geconstateerd, vooral wanneer voor de manisch-depressieve klachten lithium wordt gebruikt. In sommige gevallen heeft dit ook te maken met verstoorde afweerreacties. De invloed van geslachtshormonen (bij vrouwen oestrogenen en bij mannen testosteron) is nog veel minder duidelijk, maar lijkt in ieder geval geen doorslaggevende factor te zijn.
Psychologische factoren spelen zeker een rol bij het beloop van de manisch-depressieve stoornis. Stress, negatieve levenservaringen, een nare opvoeding kunnen er voor zorgen dat patiënten kwetsbaarder zijn voor stemmingswisselingen. Er moet echter al wel sprake zijn van een gevoeligheid voor manisch-depressieve klachten, die waarschijnlijk wordt bepaald door erfelijke factoren of veranderingen in de functies van de hersenen. Weerbaarder worden door bijvoorbeeld psychotherapie of het op een andere manier inrichten van het dagelijks leven kunnen dus wel het beloop gunstig beïnvloeden maar de oorzaak niet wegnemen.
Samenvatting
Wie in zijn leven wél en wie niet aan mds zal lijden, valt op dit moment niet te voorspellen. Bij het onderzoek dat naar de oorzaken wordt gedaan, gaat veel belangstelling uit naar de erfelijkheidsleer. Gebleken is dat erfelijke factoren zeker een rol spelen bij het ontstaan van een manisch-depressieve stoornis. Zo hebben veel patiënten die aan een mds lijden, een familielid (of zelfs twee) die de ziekte ook heeft. Hoewel er steeds meer kennis over de erfelijkheid van mds wordt vergaard, kunnen nog geen exacte kansberekeningen worden gemaakt. Behalve genetisch bepaald is de gevoeligheid voor mds eveneens afhankelijk van de werking van de hersenen, onder andere van de informatieoverdracht door de neurotransmitters. En ook de verstoring van het dag- en nachtritme kan op een of andere manier te maken hebben met het ontstaan van manisch-depressieve verschijnselen. Het zal echter wel nooit één component zijn die het ontstaan van de aandoening bepaalt, maar een samenspel van verschillende factoren, waaronder ook nog onontdekte kunnen zijn.
Onderzoek en diagnose
Soms kun je het vermoeden hebben dat iemand manisch-depressief is. Als een arts vervolgens de diagnose moet stellen, kan dat veel minder gemakkelijk zijn dan het misschien op het eerste gezicht lijkt. Waarom wordt in dit hoofdstuk uitgelegd.
De verschijnselen van de manisch-depressieve stoornis zijn lang niet bij iedereen even duidelijk aanwezig. Bovendien zijn er nogal wat verschillende combinaties mogelijk. Soms kan het heel moeilijk zijn om het vermoeden bevestigd te krijgen dat er sprake is van een manisch-depressieve stoornis. Want wanneer is de stemmingsregeling ziek en hoe zie je dat?
Als er van een overduidelijke manische ontremming sprake is, zal dat op dat moment voor een arts weinig problemen opleveren. Opvallend is echter dat er bij de patiënten zelf een zekere neiging bestaat om later de manische episoden te ‘vergeten’, omdat die immers voor henzelf niet zo verschrikkelijk waren. Waarschijnlijk voelde de patiënt zich in die periode prima. Veel méér herinnert hij zich het lijden tijdens de ernstig depressieve episoden die deel uitmaken van het ziektebeloop. De partner daarentegen herinnert zich de manische episoden des te beter, omdat er toen grote hoeveelheden geld over de balk werden gesmeten, er veel ruzies waren enzovoort.
Voor het stellen van de diagnose is de arts dan ook vaak aangewezen op de beschrijving die partners, familieleden en anderen uit de directe omgeving van de patiënt geven. Dat geldt vooral voor de beschrijving van eventueel vroeger doorgemaakte episoden van de ziekte.
Ook ten aanzien van depressies is de situatie niet altijd even duidelijk. Er is nogal eens een uitlokkende of ontwrichtende factor aan te wijzen, die als het ware een vanzelfsprekende verklaring vormt voor het feit dat iemand op een bepaald moment depressief is. Dit kan vertroebelen dat er ook een duidelijke kwetsbaarheid speelt die ook zonder die externe factoren tot depressies kan leiden.
Als de patiënt niet aan de arts vertelt dat er zich in het verleden een of meer manische episoden hebben voorgedaan, kan de arts een manisch-depressieve stoornis over het hoofd zien. De arts ziet de depressie dan als een losstaande depressie, en niet als een depressieve episode in het kader van een manisch-depressieve stoornis. Dit kan het bepalen van de juiste behandeling bemoeilijken.
Verder kunnen de klachten uit zoveel lichamelijke symptomen bestaan, dat noch de arts noch de patiënt wil geloven dat er sprake is van een depressie. Zij zullen eerder denken aan een lichamelijke kwaal. Dit noemen we in uitgesproken gevallen een ‘gemaskeerde depressie’.
Stellen van de diagnose
Wanneer staat nu vast dat iemand lijdt aan een manisch-depressieve stoornis? Strikt genomen is dat alleen het geval als duidelijk is dat zich ooit een manische episode heeft voorgedaan. Dit is niet altijd even gemakkelijk vast te stellen, omdat de patiënt die periode totaal anders kan hebben beleefd dan zijn omgeving.
Criteria voor de diagnose stemmingsstoornis
In het algemeen kunnen we stellen dat er sprake is van een stemmingsstoornis als de stemming geen of geen juiste relatie meer heeft met de realiteit. Dat wil zeggen: een aanhoudende depressieve of een juist overdreven opgewekte stemming die niet past bij de omstandigheden. Het is in zulke gevallen altijd verstandig in de eerste plaats eens bij de huisarts te rade te gaan, en vooraf een aantal zaken systematisch na te lopen.
Zet de verschijnselen op een rij
Om een indruk te krijgen of er sprake is van een manisch-depressieve stoornis is het verstandig goed na te gaan welke symptomen in de verschillende episoden voorkomen. Beschrijf zo goed mogelijk de perioden met depressieve verschijnselen, zoals depressieve gevoelens, gevoelloosheid, schuldgevoelens, gevoel van waardeloosheid, traag denken en concentratieproblemen, vergeetachtigheid, slaapproblemen, vermoeidheid, veranderingen in eetlust en lichaamsgewicht, geremdheid of rusteloosheid, denken aan de dood en afname van de seksuele gevoelens.
Beschrijf zo goed mogelijk de perioden met (hypo)manische verschijnselen, zoals het gevoel van eigenwaarde, slaap en slaapbehoefte, uitgavenpatroon, activiteiten op het sociale, seksuele en beroepsmatige vlak, en eventueel riskant gedrag (bijvoorbeeld in verkeer).
Levensgeschiedenis
Geef zoveel mogelijk met een begin- en een einddatum aan in welke perioden zich de verschillende episoden met klachten hebben voorgedaan. Maak dit overzicht van de levensgeschiedenis bij voorkeur samen met de partner of een vertrouwd familielid. Welke behandelingen en medicijnen zijn in het verleden toegepast? Hoe lang en in welke doses werden de medicijnen gebruikt en met welk resultaat? En werd het bloed regelmatig gecontroleerd?
Uitlokkende factoren
Ga na of er voorafgaand aan een episode een bepaalde uitlokkende factor (trigger) is aan te wijzen, zoals het gebruik van bepaalde medicijnen, stress of bijzondere levensomstandigheden, zoals een vakantie, een verhuizing of bijvoorbeeld een zwangerschap. Volgde een episode op een menstruatie of een nachtdienst?
Erfelijke factoren
Het is belangrijk om te weten of zich in de familie vergelijkbare gevallen voordeden. Zijn er familieleden als gevolg van zelfdoding overleden? Zijn er ooit familieleden in een psychiatrisch ziekenhuis opgenomen? Bedenk daarbij dat ook mensen die zogenaamd alleen maar overspannen waren, mogelijk in werkelijkheid aan een psychiatrische ziekte hebben geleden. Door het taboe dat op de psychiatrie rust, blijft de ware reden van een opname of oorzaak van een ziekte nogal eens onduidelijk.
‘Life-chart’
Het kan vaak verhelderend werken om het beloop van de stemming over een langere periode – maanden, jaren – in kaart te brengen. Het is niet eenvoudig om precies voor ogen te hebben hoe lang en hoe ernstig depressieve en manische perioden zijn verlopen over een periode van bijvoorbeeld enkele jaren. Hulpmiddelen kunnen daarbij goed van pas komen en dan is het nóg niet makkelijk. De zogenaamde Life-Chart-methode is speciaal voor de manisch-depressieve stoornis ontwikkeld en geperfectioneerd en wordt daarom het meest gebruikt. Om terug te kijken over een bepaalde periode wordt de retrospectieve Life-Chart gebruikt. Hiermee kan meer duidelijkheid verkregen worden over de diagnose en het effect op de stemming van medicijnen en allerlei andere factoren.

Figuur 5: Life-chart.
Ook is het een goede gewoonte om aan het eind van elke dag de stemming te registreren. Hiermee kan het beloop in de tijd goed worden gevolgd en wordt het effect van de therapie inzichtelijk. Omdat het effect van een behandeling vaak pas op lange termijn kan worden geëvalueerd, is het belangrijk om te kunnen zien of de inspanningen succes hebben. Hiervoor wordt een andere versie van de Life-Chart gebruikt, de prospectieve.
Diagnose
Voor het stellen van de diagnose ‘manisch-depressieve stoornis’ is helaas geen diagnostische test mogelijk. De arts zal moeten afgaan op wat hij bij de patiënt aan verschijnselen ziet en op de criteria die de patiënt aandraagt.
Als de huisarts vermoedt dat er sprake is van een stemmingsstoornis, kan hij een behandeling instellen. Al naargelang de aard en ernst van de stemmingsstoornis zal de huisarts een patiënt liever direct doorsturen naar een psychiater. Omdat het stellen van de diagnose ‘manisch-depressieve stoornis’ vaak lastig is en omdat veelal specifieke medicijnen voorgeschreven worden die goede controle vereisen, wordt het doorgaans aangeraden de patiënt te verwijzen naar een psychiater. Zeker als de primaire behandeling van een stemmingsstoornis door de huisarts onvoldoende resultaat heeft, lijkt verwijzing naar een psychiater op zijn plaats. Ga ook naar de huisarts als een episode alweer voorbij is. Zo krijgt de huisarts meer inzicht in het beloop van het ziektebeeld.
Zoek altijd hulp in de directe omgeving
De professionele zorg voor de manisch-depressieve stoornis is weliswaar zeer verschillend georganiseerd, maar er bestaat wel overeenstemming over het beleid dat we bij de manisch-depressieve stoornis zouden moeten voeren. De laatste jaren is die consensus nog aanzienlijk vergroot door de activiteiten van de LithiumPluswerkgroep en het Kenniscentrum Bipolaire Stoornissen, die proberen de zorg voor de manisch-depressieve patiënt overal in het land te optimaliseren. Mede op grond van die consensus zijn richtlijnen ontwikkeld die alom als uitgangspunt worden gekozen. Op de websites van het Kenniscentrum en van de patiëntenvereniging (vmdb) staat een lijst met psychiaters die zich specifiek hebben toegelegd op de manisch-depressieve patiënt. Daar kan eventueel een second opinion worden aangevraagd. Het is altijd verstandig hulp te zoeken in de directe woonomgeving. In geval van nood of bij complicaties van medicijngebruik is het van belang dat men met spoed gecontroleerd kan worden en dat gaat beter in de eigen regio.
Samenvatting
Voor het stellen van een diagnose bij manische depressiviteit bestaat helaas geen specifieke test. De arts zal het moeten doen met de verschijnselen die zich op dat moment bij de patiënt manifesteren en wat hij eventueel van een partner of familielid te horen krijgt. Als de arts zelf een manische ontrem-ming kan vaststellen, zal hij weinig problemen hebben. Maar als hij erachter moet komen of er eerder manische episoden waren – die bepalen immers of er daadwerkelijk sprake is van een mds – wordt het soms al ingewikkelder. De patiënt zelf is zich daarvan dikwijls niet zo bewust (hij voelde zich immers lekker), maar de partner des te meer (er werd toen bijvoorbeeld wel erg veel geld over de balk gesmeten).
Depressieve episoden lijken misschien makkelijker te benoemen, maar daarbij kan onduidelijkheid ontstaan door factoren van buitenaf. Er kunnen ontwrichtende omstandigheden zijn die een persoon depressief maken, maar eigenlijk moet je weten of die persoon ook kwetsbaar is voor depressies zonder de in dit geval vertroebelende externe situatie.
Behandeling met medicijnen
Als de diagnose manisch-depressief eenmaal is gesteld, zal de behandeling bestaan uit een afgewogen medicijngebruik. De vragen die je je daarbij stelt, zijn natuurlijk: welke medicijnen en waarom?
Wie werkelijk met de psychiatrie bekend raakt, zal moeten concluderen dat we eigenlijk niet zonder medicijnen kunnen bij de behandeling van ernstige stemmingsstoornissen. Natuurlijk moeten we wel kritisch blijven ten aanzien van het medicijngebruik, vooral wanneer het aantal verschillende medicijnen dat iemand slikt toeneemt, wanneer een middel niet werkt of de bijwerkingen te belastend worden.
Na de komst van de eerste psychiatrische geneesmiddelen die niet louter versuffing brachten en de psychiatrische symptomen werkelijk deden verdwijnen, is er zeer veel veranderd in de psychiatrische ziekenhuizen. Vele patiënten konden sindsdien het ziekenhuis verlaten. Dit gold zeker voor de manisch-depressieve patiënten, die nu voor het overgrote deel ambulant worden begeleid. Alleen in het geval van een crisis (manie, depressie) worden deze patiënten nog wel eens opgenomen, en dan meestal betrekkelijk kort.
Soorten behandeling
Het is goed een onderscheid te maken tussen twee typen behandeling van manisch-depressieve stoornissen:
- De onderhoudsbehandeling die erop gericht is te voorkomen dat iemand opnieuw ofwel manisch, ofwel depressief wordt. Deze behandeling beoogt dus preventie (ook wel profylaxe genoemd) en omvat al die maatregelen die de kans op een volgende episode zo klein mogelijk maken.
- De acute behandeling van manische of depressieve episoden die ondanks de onderhoudsbehandeling toch nog optreden.
Onderhoudsbehandeling met medicijnen
Het denkmodel van het weerhuisje is ook bruikbaar om de onderhoudsbehandeling te verduidelijken. Het gemak waarmee het mannetje of het vrouwtje naar buiten kan komen, bepaalt als het ware de kans dat dit ook daadwerkelijk gebeurt. Door het systeem wat stroever te maken (= onderhoudsbehandeling), wordt de kans van het naar buiten komen kleiner. De onderhoudsbehandeling van een manisch-depressieve stoornis concentreert zich dus op de preventie, dat wil zeggen het voorkómen van manische en depressieve episoden.
De behandeling van de manisch-depressieve stoornis is voor geneeskundige begrippen doorgaans redelijk effectief. Er is echter geen genezing mogelijk in de strikte zin van het woord. Als de onderhoudsbehandeling met medicijnen wordt gestopt, is de kans groot dat zich nieuwe episoden zullen voordoen.
Stemmingsstabilisatoren
Een aantal medicijnen wordt stemmingsstabilisator genoemd omdat het de stemming stabiliseert. Er is echter geen goede definitie voor stemmingsstabilisator, waardoor steeds meer fabrikanten hun medicijnen die naam meegeven. Meestal wordt met stemmingsstabilisator aangeduid dat een medicijn een depressie of manie verbetert (of voorkomt) zonder de tegenoverliggende pool van de stemming (manie of depressie) te verergeren.
Lithium is in de meeste gevallen eerste keus. Als lithium niet voldoende werkt, probeert men (het toevoegen van) valproaat (Depakine®), carbamazepine (Tegretol®), lamotrigine (Lamictal®) of een van de zogenaamde atypische antipsychotica (hierover meer verderop). Het antipsychoticum quetiapine (Seroquel XR) is als enige van de bovengenoemde middelen in Nederland geregistreerd als stemmingsstabilisator, omdat uit verschillende onderzoeken blijkt dat het werkzaam is voor zowel de manische als depressieve fase, als ook deze fase voorkomt.
Lithium
Lithium wordt ruim een halve eeuw gebruikt als stemmingsstabilisator. Hiermee is de meeste ervaring opgedaan en er zijn bovendien aanwijzingen dat lithium suïcide voorkomt. Daarom is het vaak de eerste keuze en besteden we hier veel aandacht aan deze stemmingsstabilisator.
Al in de tijd van de Romeinen adviseerden artsen patiënten met een manie water te drinken uit bepaalde bronnen. Later bleek dat deze bronnen lithium bevatten. De Romeinen waren dus waarschijnlijk de eersten die, zonder het te weten, deze stof ter behandeling van een manie toepasten. Lithium werd als scheikundig element namelijk pas in 1817 ontdekt. De herontdekking van lithium als middel tegen manie werd bij toeval gedaan door Cade in 1949. Rond die tijd begon men lithium echter ook te gebruiken als vervangingsmiddel voor keukenzout in een zoutarm dieet. Daarbij bleek dat lithium eigenlijk zeer gevaarlijk is en bij ongecontroleerd gebruik tot ernstige vergiftigingen kan leiden. Om die reden werd het toepassen van lithium ook in de psychiatrie gestaakt, tot het moment dat een Deense psychiater, Mogens Schou, in 1954 voor het eerst nauwkeurig onderzoek deed naar de werking van lithium bij een manie.
Preventief bij manie en depressie
Korte tijd later bleek dat lithium, behalve als medicijn bij een bestaande manie, ook effectief was ter voorkoming van manieën bij een manisch-depressieve stoornis. Vervolgens bleek hetzelfde te gelden voor depressies.
Lithium werkt alleen zolang je het gebruikt. Als na vele jaren lithiumgebruik zonder psychiatrische problemen geprobeerd wordt ermee te stoppen, blijkt helaas dat dit zeer vaak (bepaalde onderzoeken geven aan bij meer dan 50% binnen zes maanden) een terugkeer van de manisch-depressieve episoden inluidt.
Als de lithiumprofylaxe beëindigd wordt, moet dat bij voorkeur geleidelijk gebeuren. Tenzij dat natuurlijk gewoon niet kan (bij een lithiumvergiftiging bijvoorbeeld).
De effectiviteit van lithium is betrekkelijk groot. Bij meer dan tweederde van de patiënten die lithium gebruiken, komen geheel geen manische of depressieve episoden meer voor, of deze zijn zo licht dat ze nauwelijks problemen veroorzaken.
De ernstige consequenties van een manisch-depressieve stoornis (met name zelfmoord) blijken dankzij lithium sterk te verminderen of nagenoeg te verdwijnen.
Overigens lijkt het erop dat dit antisuïcidale effect van lithium losstaat van de therapeutische effecten op de stemmingsstoornis. Lithium heeft kennelijk een specifiek antisuïcidaal effect. Een geslaagde suïcide bij iemand die goed is ingesteld op lithium is (gelukkig) een zeldzaamheid. Ten slotte kan toevoeging van lithium aan een behandeling met antidepressieve geneesmiddelen een tot dan toe niet goed herstellende depressie genezen.
Werking lithium nog niet bekend
Lithium is een natuurlijke minerale stof, die in veel opzichten lijkt op andere natuurlijke elementen, zoals natrium, kalium en magnesium. In het lichaam gedraagt het zich min of meer als keukenzout; het wordt niet aan eiwitten gebonden en nagenoeg volledig door de nieren uitgescheiden. Dat is dus heel anders dan de meeste medicijnen, die door de lever worden afgebroken. Een zeer klein deel wordt uitgescheiden via ontlasting, zweet of speeksel.
Momenteel gaan we het meest uit van de gedachte dat lithium invloed heeft op het precies afstellen van de signaaloverdracht in de zenuwcel, ofwel de communicatie tussen zenuwcellen. Dit zou ook enigszins kunnen verklaren waarom er een effect is op zowel de manie, de depressie als op de labiliteit. Lithium komt in het lichaam in heel kleine hoeveelheden voor. Die concentratie is bij manisch-depressieve stoornis-patiënten niet anders dan bij anderen. De therapeutisch gebruikte lithiumconcentraties zijn vele malen hoger en het is dus niet zo dat de lithiumtabletten een te lage lithiumconcentratie zouden corrigeren.
Interessant is ook de bevinding dat lithium een beschermend effect heeft op de afbraak van zenuwcellen. Dit zou kunnen betekenen dat lithium een positief effect heeft bij zogenaamde neurodegeneratieve ziekten. De respons op lithium is erfelijk bepaald. Er zal dus vast ook een koppeling zijn tussen de werking van lithium en de invloeden van genetische factoren.
Lithium heeft overigens enorm veel effecten, en waarschijnlijk is er meer dan één werkingsmechanisme. Het heeft effecten (en bijeffecten) op verschillende systemen in het lichaam. Zo heeft het bijvoorbeeld een stimulerend effect op de witte bloedcellen, die bij de behandeling van kanker te gering in aantal kunnen worden. Het is werkzaam bij clusterhoofdpijn en een aantal andere lichamelijke ziektebeelden.
Verschillende lithiumpreparaten
Er zijn diverse lithiumpreparaten op de markt. Wat betreft de werking verschillen ze onderling waarschijnlijk niet. Het voordeel van de merkpreparaten (Camcolit® en Priadel®) is dat er maar één sterkte van bestaat en dat de tabletten goed herkenbaar zijn. De kans op vergissingen is daardoor uiterst klein.
Verder is het waarschijnlijk zo dat de constante afgifte en samenstelling een voordeel is bij merkpreparaten. Ten slotte is bij de merkpreparaten ook de vervelende metaalsmaak minder vaak een probleem. Gebruikers moeten wel altijd goed opletten of ze in de apotheek de juiste tabletten hebben gekregen, zoals de psychiater ze heeft voorgeschreven.
Bijwerkingen van lithium
Bijwerkingen bedreigen, naast de kwaliteit van leven, ook de betrouwbaarheid waarmee het medicijn wordt ingenomen. Daarom proberen we van alles om de bijwerkingen zo veel mogelijk te reduceren en draaglijk te maken. Aangezien lithium overal in het lichaam te vinden is, en waarschijnlijk een heel basale rol vervult, zullen eventuele bijwerkingen divers zijn en verschillende organen treffen.
Het middel moet natuurlijk niet erger zijn dan de kwaal. Vaak kun je samen met de behandelaar de bijwerkingen draaglijker maken. De meeste bijwerkingen van lithium zijn gelukkig niet ernstig en gaan soms helemaal over door de dosis iets aan te passen. De balans tussen effectiviteit van de medicatie en de bijwerkingen kan soms al gevonden worden in een kleine aanpassing van de dosis.
Dorst
Vrijwel iedereen heeft bij het gebruik van lithium last van dorst, vooral in het begin van de behandeling.
Bij dorst en droge mond hebben veel patiënten permanent een kan met ijswater (eventueel met uitgeknepen citroen) in de koelkast staan. Ze gebruiken zure producten (citroen, komkommer en kwark) en ook ijsthee is populair. Een droge mond, die overigens nog kan worden verergerd door het gebruik van antidepressiva, kan ook cariës (tandbederf) tot gevolg hebben. Alhoewel het soms als erg vies spul wordt ervaren, zijn sommige patiënten gebaat bij zogenaamd kunstspeeksel (Saliva Orthana®).
Lithium kan ook de smaak beïnvloeden. Veel patiënten klagen over een metaalsmaak. De uitscheiding van lithium in speeksel kan hiervan de oorzaak zijn, of het omhulsel van de tablet. Dan is veranderen van preparaat (en dan bij voorkeur in een merkpreparaat) soms een oplossing.
Maag- en darmklachten
Aanvankelijk zijn er vaak ook lichte maag- of darmklachten (misselijkheid en diarree), die echter vrijwel altijd weer verdwijnen. Soms helpt een middel tegen misselijkheid en/of diarree. Af en toe treden ook slikklachten op. Een ander preparaat, capsules of een drankje met lithium kan de oplossing zijn als deze klachten niet spontaan verdwijnen.
Een enkele keer vermindert de eetlust. Zeer zelden is er sprake van braken. Door andere toediening of tijdelijke dosisvermindering verdwijnen de klachten vaak. Ook inname met pap of yoghurt en vooraf wat eten kunnen vaak helpen.
Trillende handen
Sommige mensen hebben last van trillende handen. Het minderen van alcohol- en koffiegebruik kan dan een gunstige werking hebben. Beven kan ook een gevolg zijn van emoties. Soms blijkt het voorschrijven van de bètablokker propranolol een oplossing te bieden.
Veel plassen
Door de toegenomen dorst gaat de lithiumgebruiker doorgaans meer drinken. Als nog meer wordt gedronken dan het dorstgevoel ons aangeeft, wordt er in verhouding nog meer geplast. Veel drinken is soms een soort gewenning.
Bewust niet drinken is echter gevaarlijk en dus altijd af te raden.
Het is wel van belang het vele plassen goed in de gaten te houden. Is de hoeveelheid geproduceerde urine in vierentwintig uur minder dan drie liter, dan wordt dat nog gezien als onschadelijk en ‘normaal’. Bij grotere hoeveelheden dient er nader onderzoek en indien mogelijk behandeling te volgen.
Gewichtstoename
Vijftig procent van de patiënten die lithium gebruiken, heeft last van gewichtstoename. Vaak is dat een gevolg van de combinatie met andere medicijnen. Dat neemt niet weg dat lithium ook gewichtstoename in de hand werkt, onder meer doordat stemmingsverbetering ook tot een toegenomen eetlust kan leiden. Daarnaast heeft lithium een direct effect op de verwerking van koolhydraten. De grotere dorst kan bovendien leiden tot het drinken van grote hoeveelheden hoogcalorische dranken. Ten slotte kan lithiumgebruik leiden tot een trager werkende schildklier en dit kan ook zorgen voor gewichtstoename.
Bij gewichtstoename is de belangrijkste maatregel het verminderen van de calorie-inname en (meer) sporten. Een diëtiste die zich heeft geschoold in deze speciale problematiek, kan hierbij behulpzaam zijn.
Andere mogelijke bijwerkingen
Lithium kan acne en psoriasis – een chronische, niet-besmettelijke huidziekte, gekenmerkt door rode vlekken met een zilverwitte schilfering – uitlokken of verergeren. Meld deze klachten aan uw behandelaar. In het algemeen zal de arts u graag doorverwijzen naar een dermatoloog.
Allergische reacties op lithium zijn wel beschreven, maar komen zelden voor. Vaker gaat het dan om de bijgevoegde stoffen in de tabletten.
Ook haaruitval kan bij gebruik van lithium een probleem zijn, zij het zelden en dan meestal bij vrouwen. Een enkele keer wordt dit veroorzaakt door het optreden van schildklierproblemen, maar het kan ook ontstaan door het gebruik van lithium of andere medicijnen. Nauwkeurige observatie van de haaruitval door een huidarts, terwijl de lithiumbehandeling wordt voortgezet, is hier een mogelijkheid. Spontaan herstel komt dan regelmatig voor. Als dat allemaal niet helpt, adviseren we de dosis te verminderen. In het uiterste geval kan de lithiumbehandeling gestaakt worden en kan men een alternatief proberen.
Meestal zijn de bijwerkingen afhankelijk van de lithiumspiegel, maar dat geldt zeker niet voor alle bijwerkingen. Zo werkt lithium op de zenuwcellen en die bevinden zich in het hele lichaam. Bij gevoelige mensen kan lithium daardoor een heel scala aan neurologische verschijnselen geven. Sommige patiënten klagen over lusteloosheid en spierzwakte, anderen over een vlakke stemming. Ook de concentratie en het geheugen kunnen in sommige gevallen minder zijn. Praat daarover ook met de behandelaar. Meestal is dosisaanpassing voldoende om deze klachten te verbeteren.
Pijnstillers zijn momenteel een veel voorkomende oorzaak van het optreden van een lithiumvergiftiging. Ze worden immers zonder recept verkocht en makkelijk over het hoofd gezien. Paracetamol is wat dit betreft veilig. Met betrekking tot andere pijnstillers kan men het beste steeds de apotheek of de voorschrijvend psychiater om advies vragen.
Lithiumvergiftiging
Oppassen bij zoutverlies
Lithium en keukenzout hebben een bijzondere relatie met elkaar. Wanneer het zoutgehalte in het lichaam afneemt, bijvoorbeeld door een zoutloos dieet, door diarree of zweten, probeert de nier dit zoutverlies tegen te gaan door minder lithium (zout) uit te scheiden. Als gevolg daarvan wordt de lithiumconcentratie in het bloed aanmerkelijk hoger en ontstaat de kans op bijwerkingen en een lithiumvergiftiging.
Lithiumvergiftiging ontstaat sneller bij:
- een zoutarm dieet
- gebruik van bepaalde medicijnen (o.a. plaspillen en bepaalde pijnstillers)
- braken en diarree
- langdurige transpiratie
- te weinig vochtgebruik
- ziekte met hoge koorts
Verschijnselen van een dreigende lithiumvergiftiging:
- voorheen niet bestaande en snel erger wordende sufheid
- sloomheid
- lusteloosheid
- spierzwakte
- zwaar gevoel in armen en benen
- een onzekere ‘dronkemansloop’ of ‘dronkemansgelal’ (terwijl geen alcohol is gedronken)
- sterk beven van handen en/of kaak
- braken, diarree
- spiertrekkingen
Oppassen voor overdosering
De dosering van lithium luistert zeer nauw. Een geringe overdosering kan al ernstige bijwerkingen veroorzaken. En er is slechts een klein verschil tussen de werkzame bloedspiegel en de bloedspiegel waarbij al vergiftigingsverschijnselen (lithiumintoxicatie) optreden. Een verdubbeling van de concentratie kan dan leiden tot ernstige symptomen. Daarom mag u een vergeten dosis nooit inhalen.
Verschijnselen
Een te grote hoeveelheid lithium in het bloed kan ernstige gevolgen hebben, zoals spierverstijving, spierkrampen, epileptische aanvallen, bewusteloosheid en uiteindelijk, als niet wordt ingegrepen, ook de dood. Hieraan gaat een fase met voorspellende verschijnselen vooraf, waardoor we een dreigende lithiumvergiftiging kunnen herkennen. Overigens is het mogelijk dat er zelfs bij een normale bloedspiegel vergiftigingsverschijnselen optreden. In deze gevallen zal vaker dan gewoonlijk een lithiumbloedspiegel worden bepaald en eventueel de dosis worden aangepast.
Een lithiumvergiftiging is ernstig en kan onherstelbare gevolgen hebben als niet wordt ingegrepen. Hoe zwaarder de vergiftiging is en hoe langer de duur ervan, des te groter de kans op ernstige, soms blijvende symptomen.
Behandeling
Een behandeling met lithium is een specialistische aangelegenheid, die altijd door of in samenwerking met een deskundige psychiater/arts dient te geschieden.
Zodra zich tekenen van een dreigende lithiumvergiftiging voordoen, dient u het gebruik van lithium onmiddellijk te staken en uw behandelaar of de huisarts te waarschuwen. Deze zal met spoed de lithiumspiegel laten bepalen. Bij een vergiftiging zal meestal opname in een ziekenhuis volgen.
Invloed op de schildklier
Vooral bij vrouwen komt het nogal eens voor dat de schildklier minder gevoelig wordt voor het signaal uit de hersenen dat de vorming van het schildklierhormoon (thyroxine of T4) regelt. De hersenen moeten dan steeds meer signaalstof (tsh: thyroïd stimulerend hormoon) afgeven om ervoor te zorgen dat de schildklier voldoende schildklierhormoon vormt. Soms wordt de schildklier daarbij ook groter (struma). Uiteindelijk kan de situatie ontstaan dat de schildklier, ondanks een overmaat van tsh, niet meer in staat is om voldoende schildklierhormoon te maken. Dit komt bij ongeveer één op de twintig gebruikers van lithium (bijna altijd vrouwen) voor. Om deze situatie tijdig op het spoor te komen, zal bij mensen die lithium gebruiken af en toe een bloedonderzoek naar de schildklierwerking plaatsvinden. De meeste kans op schildklierproblemen bestaan gedurende de eerste twee jaar van de behandeling, maar ook na vele jaren kan het nog plotseling de kop opsteken. Vrouwen rond de overgang hebben een grotere kans op schildklierproblemen. Ook het hebben van schildklierantilichamen en schildklierproblemen in de familie zijn factoren die zorgen voor een grotere kans op problemen met de schildklier.
Verschijnselen die bij een te trage werking van de schildklier kunnen optreden, zijn gewichtstoename, traagheid, kouwelijkheid, het lager worden van de stem, obstipatie en een onregelmatige menstruatiecyclus. Ook een overproductie van het schildklierhormoon komt voor, zij het zelden.
Interacties
Diuretica: van plastabletten (diuretica) is bekend dat ze de lithiumspiegel fors kunnen verhogen en zelfs tot een lithiumvergiftiging kunnen leiden.
Pijnstillers: minder bekend is dat ook sommige ‘moderne’ pijnstillers de lithiumspiegel kunnen verhogen. Het gaat hierbij om de zogeheten prostaglandinesynthetaseremmers, zoals ibuprofen (Brufen®), indomethacine (Indocid®), en diclofenac (Voltaren®). Paracetamol kan in dit opzicht als pijnstiller geen kwaad.
Antibiotica: ook sommige antibiotica kunnen de lithiumspiegel verhogen. Bepaalde middelen tegen hoge bloeddruk, bekend als de ace-remmers, kunnen ook de lithiumconcentratie in het bloed verhogen. Voorbeelden zijn captopril (Capoten®) en enalapril (Renitec®).
Daarnaast is er nog een aantal geneesmiddelen dat de lithiumspiegel kan verlagen. Dit zijn onder andere acetazolamide (Diamox®) tegen verhoogde oogboldruk (glaucoom) en epilepsie en corticosteroïden (zoals prednison), gebruikt als ontstekingsremmend middel bij bijvoorbeeld astma.
Invloed op de nieren
De functie van de nieren is tweeledig. Ze hebben een filterfunctie, waarmee ze het bloed ontdoen van giftige stoffen, en een terugopnamefunctie, waardoor het gefilterde vocht weer wordt opgenomen.
Veel en meer plassen is een belangrijke bijwerking van lithium. Lithium remt het vermogen van de nieren om afvalstoffen te concentreren, waardoor de urineproductie toeneemt. Als gevolg hiervan gaat ongeveer één op de drie lithiumgebruikers duidelijk meer plassen en, omdat hierdoor dorst ontstaat, ook meer drinken. Dit effect op de nieren is soms onomkeerbaar. Bij een zeer grote urineproductie moeten we ons dus afvragen of het lithiumgebruik wel voortgezet moet worden. Naast de genoemde problemen is er een kleine kans dat de nieren door lithiumtherapie ook schade oplopen in de filterfunctie.
Omgekeerd hebben nierziekten ook invloed op de lithiumconcentratie in het bloed. De nieren zijn immers de organen die het lithium uitscheiden. Als de nieren niet goed functioneren, loopt deze uitscheiding gevaar en wordt de kans op een lithiumvergiftiging groter. Regelmatige controle van de filterfunctie van de nier door middel van het bepalen van het kreatinine-gehalte en de zogenaamde ‘klaring’ is dan ook regel.
Invloed van andere medicijnen op de lithiumspiegel
Sommige medicijnen beïnvloeden de lithiumspiegel. Gelijktijdig gebruik van deze medicijnen en lithium betekent dus dat daarmee rekening gehouden moet worden. Vertel daarom aan iedere arts die u medicijnen wil voorschrijven, dat u lithium gebruikt. Bekende medicijnen die de lithiumspiegel kunnen verhogen zijn plastabletten, pijnstillers zoals diclofenac en sommige antibiotica.
Het is verstandig het gebruik van eventuele andere medicijnen door te geven aan de arts die uw lithiumgebruik controleert, en in overleg met hem te bepalen of extra voorzorgen (bijvoorbeeld tijdelijk frequentere controles van de bloedspiegel) noodzakelijk zijn.
Ziekenhuisopname
Bij iedere ziekenhuisopname dient u het gebruik van lithium te melden aan de behandelend arts. Meestal zal dan direct bij de opname een lithiumspiegel worden bepaald. Meld een ziekenhuisopname ook altijd aan de arts die lithium aan u voorschrijft.
Operaties
Lithium kan de werkingsduur van de spierverslappende medicijnen die bij operaties worden gebruikt, verlengen. Over het algemeen wordt geadviseerd bij kleine ingrepen de toediening van de lithiumdosis eenmaal, en bij grote ingrepen tweemaal over te slaan. Dit zal weinig effect hebben op de profylactische werking van lithium, mits daarna weer lithium wordt genomen. Overleg een en ander altijd met de behandelende anesthesist.
Tien hoofdregels bij lithiumgebruik
- Neem de voorgeschreven lithiumtabletten iedere dag in op vaste tijden.
- Haal een vergeten dosis niet in (neem geen dubbele dosis als u de vorige bent vergeten te nemen).
- Neem nooit minder (maar zeker ook nooit meer) dan de voorgeschreven dosis.
- Bloedafname voor de bepaling van de lithiumconcentratie in het bloed moet in principe twaalf uur na de laatste inname plaatsvinden.
- Vertel andere behandelende artsen dat u lithium gebruikt. Laat hun ook uw informatiemateriaal zien, bijvoorbeeld deze hoofdregels of dit boek.
- Als u extra medicatie (bijvoorbeeld plaspillen) voorgeschreven krijgt, geef dit dan door aan degene die u lithium voorschrijft. Gebruik bij voorkeur paracetamol als u pijnstillers nodig heeft.
- Breng onbegrepen lichamelijke klachten niet alleen onder de aandacht van uw huisarts, maar ook van degene die u lithium voorschrijft.
- Lithiumgebruik tijdens de zwangerschap geeft risicio’s voor moeder en kind. Laat u bij een kinderwens eerst voorlichten door uw huisarts en psychiater.
- Zorg voor voldoende zout- en vochtinname bij warmte, ziekte, hevig transpireren en langdurige inspanning. Overleg over een dieet met degene die u lithium voorschrijft.
- Lees met enige regelmaat het informatieboek door
En zorg dat u de verschijnselen van een (dreigende) lithiumvergiftiging kent. Stop in een dergelijk geval de lithiuminname en neem zo spoedig mogelijk contact op met uw behandelaar of de (waarnemend) huisarts.
(Bron: LithiumPluswerkgroep/vmdb)
Zwangerschap
Bij een kinderwens doen zich niet alleen vragen voor over onder andere de erfelijkheid van de manisch-depressieve stoornis, maar ook over het gebruik van lithium. Tijdens de eerste drie maanden van de zwangerschap kan het gebruik van lithium leiden tot aangeboren (hart)afwijkingen bij het kind. Overigens blijkt uit recenter onderzoek dat de kans op schade aan de vrucht door lithiumgebruik waarschijnlijk veel minder groot is dan voorheen werd aangenomen. Voorzichtigheid en terughoudendheid blijven echter geboden.
Aangezien het vaak wel even duurt voordat een zwangerschap optreedt nadat het gebruik van voorbehoedmiddelen is gestaakt, is die periode er een met verhoogd risico als dan het gebruik van lithium al wordt gestopt. Geen lithium betekent immers een grotere kans op een nieuwe manische of depressieve episode. Het al of niet stoppen met lithium gedurende de zwangerschap is een belangrijke beslissing die thuishoort bij psychiaters die gespecialiseerd zijn in zwangerschap bij manisch-depressieve stoornis.
Meestal zullen zij een gedetailleerd beleid aangeven. Daarin wordt een advies geformuleerd over alle gebruikte medicatie en zo nodig wordt omzetting in een ander middel aanbevolen dat meer geschikt is in het licht van de zwangerschap. Zoals algemeen gebruikelijk zal ook foliumzuur worden aangeraden en dat wordt in de regel al vóór de bevruchting gestart. En ook ten aanzien van de noodzakelijke extra controles, het beleid rond de zwangerschap en borstvoeding (wordt in het algemeen ontraden) worden nauwkeurige afspraken gemaakt. Omtrent deze speciale materie bestaat specifiek voorlichtingsmateriaal (vmbd).
Ook in de periode na de bevalling is er een speciaal beleid nodig. Bovendien is deze periode berucht om de vergrote kans op stemmingsontregeling.
Al met al is een zwangerschap een hele onderneming, waarvoor ruim van tevoren voorbereidingen moeten worden getroffen. Informeer de behandelaar dus tijdig over eventuele plannen en stop nooit zomaar met het gebruik van anticonceptiemiddelen.
De begeleiding van een zwangerschap bij manisch-depressieve stoornis vereist toch wel een bijzondere deskundigheid. Dat is de reden dat er een neiging bestaat die ervaring te bundelen in de wat grotere centra, waar een psychiatrische afdeling naast een gynaecologische met geavanceerde onderzoeksmogelijkheden bestaat.
Overige medicijnen
Valproaat (Depakine®)
Valproaat is vooral in Amerika heel populair bij de profylactische behandeling van manisch-depressieve stoornis. Weliswaar is vastgesteld dat het een goed anti-manisch effect heeft, maar de effectiviteit in de onderhoudsbehandeling is eigenlijk nog niet voldoende aangetoond. Wel is vastgesteld dat valproaat relatief veilig is. Er zijn minder bloedspiegelbepalingen nodig dan bij lithium en het wordt in de regel uitstekend verdragen. De enige afwijking van belang is het soms optreden van leverfunctieafwijkingen (vooral als die in de familie voorkomen), maar dit is een bekende bijwerking van bijna alle geneesmiddelen die door de lever worden afgebroken. Bij vrouwen kunnen polycysteuze ovaria (met een kans op onvruchtbaarheid) optreden. Dat kan een reden zijn dit middel niet aan vrouwen met een kinderwens voor te schrijven.
Gebruik
Gewoonlijk wordt valproaat één- of tweemaal daags ingenomen. Tabletten met een vertraagde afgifte worden aanbevolen omdat dan een éénmaal-daagse inname mogelijk is. Zoals bij alle stemmingsstabilisatoren wordt aangeraden met valproaat niet acuut te stoppen omdat we niet zeker weten of er dan niet een grotere kans is op een terugval in een manie of depressie. De dosering dient dus langzaam verlaagd te worden (afbouwen).
Bijwerkingen
Aan het begin van de behandeling kunnen maag-darmklachten optreden, sufheid en slaperigheid, dit vooral als het gecombineerd wordt met andere geneesmiddelen. Sommige gebruikers van valproaat merken trillende handen op.
Zwangerschap
Bij zwangerschap geeft valproaat meer kans op aangeboren afwijkingen dan lithium. Valproaat komt ook voor in de moedermelk en kan effect hebben op de bloedstolling.
Carbamazepine (Tegretol®)
Carbamazepine is een medicijn dat net als valproaat oorspronkelijk gebruikt werd bij de behandeling van epilepsie. Later is men het ook gaan gebruiken bij de behandeling van de manisch-depressieve stoornis als een preventief werkend middel, toegepast wanneer lithium onvoldoende of geen effect heeft. Soms wordt het in combinatie met lithium gebruikt.
Gebruik
Gewoonlijk wordt carbamazepine één-, twee- of driemaal daags ingenomen. Er zijn echter ook tabletten op de markt die vertraagd worden afgegeven en het mogelijk maken ze éénmaal daags in te nemen. Dit wordt dan ook aanbevolen.
De patiënt mag niet acuut stoppen met het gebruik van carbamazepine, omdat dit evenals bij andere stemmingsstabilisatoren misschien de kans op een terugval vergroot.
Bijwerkingen
Bijwerkingen treden vooral op in het begin van de behandeling. Het meest komen misselijkheid, wazig zien, sufheid en duizeligheid voor. Ook kan de patiënt last hebben van obstipatie of diarree.
Deze bijwerkingen zijn doorgaans niet ernstig en verdwijnen na enkele weken gebruik meestal vanzelf. Ook komt het voor dat patiënten last krijgen van rode vlekjes en pukkeltjes (huiduitslag). Meestal zal de carbamazepinebehandeling dan gestaakt moeten worden. Bij overdosering tijdens instellen, in het begin van de behandeling, kan men last hebben van beven, onzekere tred, praten met dubbele tong en sufheid.
De belangrijkste bijwerking van carbamazepine (Tegretol®), die overigens maar uiterst zelden voorkomt, is een plotseling optredende verlaging van het aantal witte bloedcellen (leucocyten). Dat gebeurt meestal bij aanvang van de behandeling. Witte bloedcellen zijn betrokken bij de afweer van het lichaam tegen infecties. Een verlaging van het aantal witte bloedcellen betekent dus dat de weerstand tegen infecties gevaarlijk afneemt.
De plaats die het meest gevoelig is voor infecties, is de keel. Een keelontsteking kan dus een aanwijzing zijn dat het aantal witte bloedcellen is gedaald.
Als u carbamazepine gebruikt en plotseling een ernstige infectieziekte krijgt (symptomen: keelpijn, hoge koorts en zwaar ziek zijn), dan moet u direct contact opnemen met de huisarts.
Zwangerschap
Gebruik van carbamazepine tijdens de eerste drie maanden van de zwangerschap geeft een grotere kans op aangeboren afwijkingen bij het kind. Die kans is bij gebruik van carbamazepine hoger dan bij gebruik van lithium. Bij lithiumgebruik gaat het vooral om aangeboren hartafwijkingen en bij carbamazepine vooral om neurologische problemen, zoals open ruggetjes.
Interactie met andere medicijnen
Carbamazepine kan de werking van talrijke medicijnen zoals antibiotica, bloedverdunnende middelen, psychiatrische geneesmiddelen en hormoonpreparaten als ‘de pil’ beïnvloeden. Het is daarom belangrijk – net als bij andere medicijnen – dat u het gebruik aan andere artsen meldt.
Omdat carbamazepine de werking van de anticonceptiepil vermindert, zijn de laaggedoseerde ‘sub-50’-pillen en de ‘minipil’ onbetrouwbaar. Overleg daarom met de arts welke anticonceptiemiddelen u het best kunt gebruiken (een sterkere pil of andere methode).
Lamotrigine (Lamictal®)
Evenals valproaat en carbamazepine is lamotrigine een medicijn dat vooral bij epilepsie wordt gebruikt. Sinds enige tijd wordt het ook gebruikt bij de behandeling van de manisch-depressieve stoornis. Het blijkt vooral effectief om een depressie te voorkomen en in mindere mate om een bipolaire depressie te behandelen.
Gebruik
Lamotrigine moet geleidelijk worden ingesteld volgens een vast schema. De reden hiervoor is dat juist in de eerste weken een groter risico bestaat op ernstige huidafwijkingen en allergische reacties. Neem altijd contact op met uw arts indien u tijdens het gebruik van lamotrigine een huidreactie krijgt. In combinatie met valproaat wordt de dosis gehalveerd.
Bijwerkingen
Naast de genoemde huidafwijkingen en allergische reacties zijn de bijwerkingen doorgaans goed te verdragen. Hoofdpijn, wazig zien, maag-darmklachten en duizeligheid komen voor.
Zwangerschap
De kans op aangeboren afwijkingen door het gebruik van lamotrigine lijkt beperkt. In combinatie met andere medicijnen wordt die kans vele malen groter. Tijdens eventueel gebruik tijdens en na de zwangerschap moet regelmatig de bloedspiegel worden bepaald omdat deze sterk kan wisselen. Lamotrigine gaat over in de moedermelk. Borstvoeding is daarom te ontraden.
Interactie
Van belang is vooral de interactie met de anticonceptiepil. De werking van de pil kan minder betrouwbaar worden door het gebruik van lamotrigine en andersom kan de pil de werking van lamotrigine verminderen.
Atypische antipsychotica
De laatste jaren is veel onderzoek gedaan naar het stemmingsstabiliserend effect van de zogenaamde atypische antipsychotica. Dit zijn medicijnen als risperidon (Risperdal®), olanzapine (Zyprexa®), quetiapine (Seroquel XR®) en aripiprazol (Abilify®). Deze stoffen zijn ontwikkeld als middel tegen een psychose, maar lijken eigenschappen te bezitten waardoor ze ook in toenemende mate gebruikt worden bij de behandeling van de manisch-depressieve stoornis. Atypische antipsychotica kunnen goed een manie bestrijden. Als de patiënt het medicijn na herstel van de manie blijft innemen, wordt de kans op een terugval in de manie kleiner. Quetiapine is effectief gebleken in het voorkomen en zelfs genezen van zowel manieën als depressies. Omdat lithium, valproaat en carbamazepine soms tekortschieten (zelfs in combinatie), wordt soms geprobeerd verbetering te verkrijgen met een atypisch antipsychoticum. Dit kan dan alleen, of in combinatie met bijvoorbeeld lithium worden ingenomen.
Gebruik
De meeste atypische antipsychotica kunnen éénmaal daags worden ingenomen. Bloedspiegels prikken is in het algemeen niet zinvol.
Bijwerkingen
De oudere (‘typische’) antipsychotica (oude term: ‘neuroleptica’) hadden vooral als bijwerking het optreden van bewegingsstoornissen die overeenkomen met de verschijnselen van Parkinson. De nieuwere, atypische antipsychotica hebben deze bijwerkingen minder. Wel komen andere bijwerkingen meer voor, zoals gewichtstoename en bijvoorbeeld een grotere kans op suikerziekte, verhoogd cholesterol en hart- en vaatziekten.
Behandeling van manie
Bij een manie is het voor alles belangrijk dat er zo vlug mogelijk weer controle komt over de snel verergerende ontregeling. Je zult meestal niet ontkomen aan een behandeling met medicatie.
Het komt geregeld voor dat een manie uitgelokt wordt door het gebruik van antidepressiva. Dit is vooral het geval als niet tevens een antimanisch medicijn wordt ingenomen. Zeker als de manie ernstige vormen aanneemt, is het raadzaam het antidepressieve medicijn te staken.
Vroeger hadden we voor de behandeling van de manie naast lithium alleen de klassieke antipsychotica (haloperidol, zuclopenthixol enz.). Deze antipsychotica werken wel maar hebben behoorlijk wat bijwerkingen, zoals Parkinsonachtige effecten op de motoriek. Patiënten met een manisch-depressieve stoornis lijken daarvoor ook nog eens extra gevoelig. Toen de atypische antipsychotica op de markt kwamen, werden die met succes in de strijd geworpen bij de bestrijding van de manie.
Kort samengevat zijn lithium, valproaat, carbamazepine en antipsychotica redelijk vergelijkbaar effectief bij de bestrijding van een manie. Alleen werken lithium, valproaat en carbamazepine wat minder snel dan antipsychotica waardoor bij een ernstige manie vaak in eerste instantie voor antipsychotica wordt gekozen.
Slecht slapen is een belangrijk symptoom van manieën, en kan waarschijnlijk ook verdere escalatie bevorderen. Bij slaapstoornissen worden vaak al in een vroeg stadium middelen als lorazepam (Temesta®) gegeven, met een goed resultaat.
Behandeling van depressie (bipolaire depressie)
Het spreekt vanzelf dat ook een depressie moet worden behandeld. Daarvoor bestaat een groot aantal mogelijkheden. In de praktijk verdwijnen veel depressies binnen een redelijke tijd, of treedt er een duidelijke verbetering op. Soms komt dat alleen door het natuurlijk beloop van de depressie. Uit de tijd dat er nog geen geneesmiddelen waren, was immers al bekend dat een depressie vaak komt en ook weer gaat. We zullen natuurlijk altijd proberen door behandeling de depressie te bekorten.
Bij de manisch-depressieve patiënt is men in het algemeen terughoudend in het voorschrijven van antidepressiva. Iemand kan met antidepressiva gemakkelijker ‘doorschieten’ in een manische toestand en men denkt wel dat antidepressiva het tempo van de stemmingswisselingen kunnen versnellen (sneller van depressief naar manisch wisselen en omgekeerd).
Vanwege het gevaar op doorschieten naar een manie wordt bij het optreden van een depressie bij een manisch-depressieve patiënt meestal eerst gekozen voor een stemmingsstabilisator zoals lithium, valproaat, carbamazepine, lamotrigine, of quetiapine (Seroquel XR®). Daar kan dan eventueel een antidepressivum aan worden toegevoegd bij ernstige depressie. In dat geval kan ook alleen quetiapineXR (Seroquel XR®) gegeven worden.
Bea, 45
Bea is manisch-depressief. De diagnose is duidelijk en ook de patiënte zelf twijfelt daar niet aan. Tot zover zijn patiënte en haar behandelaar het dan ook altijd met elkaar eens geweest. Bea weigerde echter altijd de medicatie die de behandelaar haar zeer dringend adviseerde.
Haar leven werd in de loop der jaren een puinhoop: er volgde een scheiding waarbij haar kind aan de echtgenoot werd toegewezen vanwege haar nagenoeg voortdurende psychiatrische toestand. In haar geregeld seksueel ontremde toestand had ze seksuele contacten met Jan en alleman, met alle bijkomende ellende van dien. Er was ook een steeds toenemende financiële chaos.
Ze ontplooide een enorme reislust, die haar echter tegelijk voerde langs een groot aantal psychiatrische inrichtingen in Europa en daarbuiten. Daarvandaan moest zij dan soms met grote moeite gerepatrieerd worden. Uiteraard is er veel met haar gepraat. Zij geeft er echter de voorkeur aan zo te blijven leven. Liever dat, dan een evenwichtig, saai leven. Ze ziet zichzelf liever als een wilde, onstuimige zee dan als een vlakke, rimpelloze. Haar keuze wordt gerespecteerd, maar bij iedere onvermijdelijke opname worden haar weer de therapeutische mogelijkheden uitgelegd.
Antidepressiva
Veel mensen hebben het idee dat depressies (al of niet in het kader van het beloop van een manisch-depressieve stoornis) het gevolg zijn van een tekort aan een stof ergens in de hersenen. Dat is echter iets te simpel gedacht. Het precieze werkingsmechanisme van antidepressiva is nog niet bekend.
Er is een indrukwekkend aantal antidepressieve medicijnen beschikbaar. De meeste hebben in principe dezelfde werking en het grote aantal is dus eigenlijk alleen maar verwarrend. Mogelijk bestaat er wel enige voorkeur bij bepaalde typen van depressie en zeker verschillen de medicijnen wat betreft de bijwerkingen. Als het ene antidepressivum niet blijkt te werken, of te veel bijwerkingen geeft, kan het helpen een ander middel te proberen. Het heeft echter geen zin om voortdurend allerlei verschillende soorten antidepressiva uit te proberen.
Er bestaat geen overeenstemming over het middel dat bij voorkeur bij een depressie zou moeten worden gebruikt. De oudere (klassieke) antidepressiva geven waarschijnlijk wel een grotere kans op manisch doorschieten dan de nieuwere antidepressiva (deze worden wel afgekort als ssri). Ook zorgen de oudere antidepressiva mogelijk voor een sneller opeenvolgen van depressies en manieën. Bij een bipolaire depressie wordt daarom doorgaans de voorkeur gegeven aan een modern antidepressivum.
Gebruik
Antidepressiva werken niet zo snel als bijvoorbeeld een pijnstiller. Een antidepressivum werkt als een soort kuur. Het duurt gemiddeld ongeveer twee weken voordat enig effect merkbaar wordt. Verder is het belangrijk dat de dosis hoog genoeg is en dat men een adequate dosis aanhoudt. Het is uitdrukkelijk niet zo dat men bij een lichte depressie een lagere dosis van het geneesmiddel zou moeten gebruiken dan bij een ernstige. Als na vier tot zes weken nog steeds geen resultaat optreedt, is het zinloos met een adequate dosis veel langer door te gaan. De kans dat het voorgeschreven antidepressivum dan alsnog zal gaan werken, is heel klein.
Bijwerkingen van antidepressiva
Vooral in het begin van de behandeling kunnen bij de moderne antidepressiva, de zogenaamde ssri’s en aanverwante middelen, misselijkheid en buikklachten optreden. In een enkel geval kan in het begin van de behandeling ook angst en onrust toenemen. Verder komen hoofdpijn, seksuele klachten en gewichtstoename voor. De oudere antidepressiva, de zogenaamde tca’s, veroorzaken vaak iets meer bijwerkingen. In het begin van de behandeling kunnen sufheid en slaperigheid optreden. Verder kunnen patiënten last krijgen van een droge mond, wazig zien, obstipatie, moeite met plassen, hartkloppingen, overmatig transpireren, libidovermindering (minder zin in vrijen) en potentiestoornissen. Bij sommige gebruikers kan duizeligheid optreden, vooral als zij te snel opstaan. Er ontstaat dan een te sterke daling van de bloeddruk (orthostatische hypotensie). Het advies is in dit geval om langzaam op te staan en niet meteen te gaan lopen.
Een aantal bijwerkingen kan overigens ook verschijnselen betreffen die bij een depressie horen. Na verloop van enige weken verdwijnen de bijwerkingen meestal naar de achtergrond. Gebeurt dat niet, overleg dan altijd met uw behandelaar. Soms zal in zo’n geval geprobeerd worden het gewenste effect met een ander antidepressief geneesmiddel te bereiken, dat hopelijk de nare bijwerking niet of minder heeft.
Klassieke mao-remmers
Een aparte groep antidepressiva zijn de klassieke mao-remmers. Mao staat voor mono-amino-oxidase, een enzym dat een aantal neurotransmitters (boodschapperstoffen) afbreekt. Een mao-remmer maakt dit enzym minder actief en verhoogt zo de activiteit van de neurotransmitter. Sommige mao-remmers blijken zeer goede antidepressiva. Voorbeelden daarvan zijn tranylcypromine (Parnate®) en phenelzine (Nardil®). Beide zijn overigens niet geregistreerd als Nederlands geneesmiddel, en alleen onder speciale voorwaarden te gebruiken.
Helaas bleek echter dat deze stoffen ook de afbraak van tyramine in onze voeding remden. Dit kan leiden tot gevaarlijke stijgingen van de bloeddruk. Er is ook een gevaarlijke interactie mogelijk met adrenalineachtige stoffen. Veel medicijnen met een dergelijke werking kunnen dus niet meer worden toegediend. Bovendien is de behandeling moeilijk, omdat na inname van een mao-remmer de remming van het enzym niet eenvoudig te stoppen is en geruime tijd duurt.
Hoewel deze medicijnen in sommige gevallen zeer succesvol zijn, is het gebruik alleen veilig in combinatie met een tyraminearm dieet en dringende voorschriften over medicatiegebruik. Daardoor stellen we een behandeling met een dergelijk medicament niet lichtvaardig in.
Ondersteunende medicatie
Het spreekt voor zich dat we bij de behandeling van aandoeningen met tal van symptomen vaak onze toevlucht zoeken tot allerlei medicijnen die de verschillende symptomen even kunnen verlichten. Zo worden slaapmiddelen gebruikt om de slaapstoornissen de kop in te drukken. Angstmiddelen worden gebruikt bij sterke angst of spanning. Ook worden nog altijd de klassieke antipsychotische middelen gebruikt, onder andere omdat deze vaak ook in injectievorm kunnen worden toegediend.
Alle bovengenoemde middelen hebben zo hun eigen bijwerkingen en interacties met andere gebruikte medicatie en het is goed als patiënten zich hierover uitgebreid (bijvoorbeeld via de informatie van apotheken) laten informeren.
Samenvatting
Bij de behandeling met medicijnen moet onderscheid gemaakt worden tussen onderhoudsbehandeling en de acute behandeling. De onderhoudsbehandeling is erop gericht te voorkomen dat iemand opnieuw manisch-depressief wordt. Deze behandeling is dus preventief. De acute behandeling is gericht op de manieën en depressies die ondanks die onderhoudsbehandeling toch optreden.
Andere vormen van behandeling
Behalve met medicijnen kun je manische depressiviteit ook nog met andere behandelmethoden te lijf gaan. Ze variëren van zelfmanagement tot psychotherapie. Vaak blijkt, zo zal in dit hoofdstuk aan de orde komen, een combinatie het meeste resultaat geven.
Vaak werkt een combinatie van verschillende behandelmethoden het beste bij mensen met een manisch-depressieve stoornis. Naast de behandeling met medicijnen zijn er meerdere vormen van behandeling mogelijk.
Zelfmanagement
Steeds meer aandacht wordt gegeven aan de maatregelen die patiënten zelf kunnen treffen om de kans op een terugval te verkleinen en de kwaliteit van hun leven zo goed mogelijk te houden. Dit soort methoden kunnen worden aangeleerd met ondersteuning van de behandelaar of een verpleegkundige en dan bij voorkeur in een rustige (euthyme) fase van de aandoening. Ten eerste is het verstandig goed in beeld te krijgen hoe het beloop tot nu toe is geweest, wat de eerste verschijnselen zijn van een depressie of manie, in welke omstandigheden er een verhoogd risico is op een terugval en welke personen of omstandigheden juist een stabiliserende uitwerking hebben. De eerder genoemde Life-Chartmethode is een veelgebruikt hulpmiddel hiervoor.
Een ander belangrijk instrument is het noodplan, dat ook wel signaleringsplan wordt genoemd. Een noodplan is bedoeld om ontsporing te voorkomen. Het zou onderdeel moeten uitmaken van elk behandelplan. De eerste signalen van een manie of depressie worden beschreven in combinatie met de maatregelen die dan getroffen moeten worden om de klachten snel weer de kop in te drukken. Daarnaast kan in het crisisplan stap voor stap worden beschreven wat er moet gebeuren in geval van een manie of depressie. Ook kunnen afspraken vermeld worden over specifieke onderwerpen die voor deze patiënt van belang zijn. Denk daarbij aan kooplust, echtscheidingsverzoeken, kinderwens, zwangerschap, anticonceptie. Een dergelijk plan kan alleen werken als de patiënt, zijn/haar omgeving en de behandelaren het altijd kunnen terugvinden wanneer het nodig is. Hierover moeten goede afspraken worden gemaakt. Het plan zal wel steeds bijgewerkt moeten worden aan de hand van nieuwe ervaringen en omstandigheden.
Internet en zelfmanagement
Het is belangrijk zelf zo veel mogelijk te weten te komen over manisch-depressieve stoornissen. Kennis van risicofactoren en bijvoorbeeld de verschillende behandelmogelijkheden kunnen de prognose verbeteren. Inmiddels is uitgebreide medische informatie beschikbaar op het internet en patiënten maken daar veelvuldig gebruik van. Ook is het goed op de hoogte te zijn van het beloop van de eigen stemming en wat je kunt doen als zich weer klachten voordoen. Op die manier kan de manisch-depressieve patiënt meer grip krijgen op zijn aandoening. Het internet biedt hiervoor tal van mogelijkheden. Zo komen bijvoorbeeld steeds meer hulpmiddelen om een ziekte te monitoren digitaal beschikbaar.
Ook is het gemakkelijk geworden via internet met anderen te communiceren. Over allerlei aandoeningen bestaan discussiegroepen, weblogs, fora en ‘communities’. Lotgenotencontact kan voor de manisch-depressieve patiënt van grote waarde zijn en dit is juist heel goed mogelijk via sociale media of discussiegroepen op internet.
Een e-mail sturen aan de behandelaar op een moment dat het goed uitkomt, in plaats van een poliklinische afspraak maken, is voor manisch-depressieve patiënten die volop meedraaien in de maatschappij met werk en gezin, vaak praktischer en prettiger.
Langzamerhand gaan psychiatrische instellingen er dan ook toe over internet te gebruiken bij de begeleiding van manisch-depressieve patiënten. Voornaamste doel is de patiënt zelf meer regie te geven over de aandoening en zo de kans op terugval te verkleinen. Zo heeft de auteur van dit boek op zijn polikliniek in Delta Psychiatrisch Centrum een digitaal platform opgezet, waar de manisch-depressieve patiënten met elkaar en met hun behandelaar kunnen communiceren. Ook kunnen ze een life-chart en een signaleringsplan bijhouden en een digitale bibliotheek met teksten, filmpjes en afbeeldingen bezoeken.
Andere maatregelen die de patiënt zelf kan nemen om de kans op terugval te verkleinen, zijn bijvoorbeeld het inschakelen van mensen in de omgeving die kunnen optreden in geval van nood, maar ook allerlei aanpassingen in de levensstijl kunnen hierbij passen. Zo kan gedacht worden aan aanpassingen op het werk, ervoor zorgen dat de nachtrust ongestoord is, het gebruik van alcohol beperken en hulpmiddelen om te bevorderen dat de medicatie trouw wordt ingenomen.
Psycho-educatie
De prognose van de manisch-depressieve stoornis is beter als de patiënt uitgebreide informatie over zijn aandoening heeft gekregen. In het hele land bieden verschillende instellingen daarom goede cursussen aan. Een dergelijke psycho-educatiecursus beslaat doorgaans zes tot tien sessies waarin aandacht wordt besteed aan de symptomen, het beloop, vroege herkenning, preventie en het omgaan met en het behandelen van de stoor- nis. Juist het uitwisselen van ervaringen met andere patiënten, met hulpverleners en liefst ook met familieleden of andere betrokkenen blijkt heel goed te werken en wordt doorgaans zeer op prijs gesteld. Op de websites van het Kenniscentrum Bipolaire Stoornissen en de vmdb zijn adressen te vinden waar deze cursussen worden gegeven.
Psychotherapie
Verschillende vormen van psychotherapie zijn werkzaam gebleken bij de manisch-depressieve stoornis. Het best onderzocht zijn cognitieve gedragstherapie, interpersoonlijke en sociaal-ritmetherapie en gezinsgerichte therapie. Ze kunnen vooral gebruikt worden in de onderhoudsbehandeling en de behandeling van een depressieve episode. In de praktijk wordt psychotherapie vooral aangeboden aan mensen bij wie medicijnen en psycho-educatie niet voldoende werken, als er sprake is van veel restsymptomen en bij mensen die veel moeite hebben te accepteren dat zij een manisch-depressieve stoornis hebben. Bij manieën is er weinig psychotherapie in de strikte zin van het woord mogelijk. Het gaat dan meer om een manier van aanpak waarbij we behoedzaam en zonder onnodige provocatie proberen grenzen te stellen aan de chaos. Dit kunnen we doen door te structureren en te begrenzen en met geduld te reageren op dat wat men tijdens een manie van de patiënt naar het hoofd geslingerd krijgt. Alle toegepaste vormen van psychotherapie hebben een aantal zaken gemeen:
- verstrekken van informatie
- bevorderen van therapietrouw
- doorbreken van de spiraal van sombere gedachten;
- helpen de wanhopige gedachten te ordenen en te ontdoen van irrationele aspecten
- geven van steun aan de patiënt en zijn omgeving
- rust/regelmaat, herstel afstemming van bioritmes
- verbeteren van de communicatie
- actief weerstand bieden aan depressie/manie
- stressreductie
- verminderen van prikkels bij manie
- vermeerderen van prikkels bij depressie
Psychotherapie alleen is vrijwel altijd onvoldoende voor de behandeling van de manisch-depressieve stoornis. Meestal wordt het daarom toegevoegd aan de behandeling met medicijnen.
Elektroconvulsieve therapie (ect)
Als medicijnen geen soelaas bieden, kan worden besloten tot een serie elektroconvulsieve therapieën (vroeger elektroshockbehandeling genoemd). In het verleden was deze behandeling omstreden. Tegenwoordig is het een veilige en effectieve methode om vooral ernstige depressies te behandelen. Patiënten die dit ondergaan, worden goed gecontroleerd en gaan voor elke behandeling kort onder narcose.
Ect is ontwikkeld op basis van de ervaring dat sommige epilepsiepatiënten met een ernstige depressie enorm opknapten na een epileptische aanval. Op grond hiervan heeft men, in de tijd dat er nog geen goede medicijnen tegen depressies bestonden, geprobeerd door het kunstmatig opwekken van een epileptische aanval iemands depressie te behandelen, met soms zeer overtuigende resultaten.
Slaapdeprivatie
Een andere mogelijkheid om depressies gunstig te beïnvloeden is slaapdeprivatie (slaaponthouding). Het druist misschien tegen ieder gevoel voor logica in om mensen die depressief zijn, en daardoor doorgaans slecht slapen, bewust wakker te houden. Men ontdekte echter (min of meer bij toeval) dat dit een gunstig effect heeft op een (ernstige) depressie (bijvoorbeeld in het beloop van een manisch-depressieve stoornis).
In de oorspronkelijke vorm van slaapdeprivatie wordt de patiënt een hele nacht wakker gehouden. Zelfs een korte slaap tussendoor kan het effect van een slaapdeprivatie al tenietdoen. Veel patiënten bemerken in de periode daarna een opvallende verbetering. Helaas duurt die verbetering meestal niet zo lang. Vaak neemt zij door een nacht slaap alweer sterk af.
Toch is zo’n tijdelijke verbetering niet geheel zonder waarde. Het brengt wat licht in de duisternis, en dat is in de strijd tegen de depressie soms net van doorslaggevend belang. Slaapdeprivatie heeft nauwelijks bijwerkingen, al is er wel een kans (en met name bij de manisch-depressieve stoornis) dat een patiënt doorschiet in een manie.
Lichttherapie
Op basis van onder andere de theorieën over de bioritmiek is de lichttherapie ontwikkeld. Eén stof, melatonine, bleek een belangrijke schakel tussen licht en seizoensafhankelijk gedrag (winterslaap, voortplanting enz.). Ook werd ontdekt dat helder licht de productie van melatonine bij de mens onderdrukte. Men dacht daardoor dat de zogenaamde winterdepressie kon worden behandeld door extra licht toe te dienen op bepaalde tijden. Het lijkt er inderdaad op dat dit een gunstig effect heeft op de winterdepressie. Het is nog niet geheel duidelijk in hoeverre deze therapie ook ruimer toegepast zou kunnen worden, bijvoorbeeld bij een depressieve episode binnen een manisch-depressieve stoornis. De laatste jaren is de beschikbaarheid van lichttherapie steeds verder toegenomen. Voordat u daartoe overgaat, is ook hier weer van belang: overleg eerst met uw behandelaar. Zeker zolang de indicatie voor deze behandeling nog betrekkelijk beperkt is (vooral de seizoensafhankelijke depressie).
Alternatieve geneeswijzen
Er zijn verscheidene alternatieve behandelingen die bij een manisch-depressieve stoornis heilzaam kunnen werken. Het moeilijke bij dit soort behandelingen is altijd weer dat de werkzaamheid zich niet laat bewijzen volgens de maatstaven van de wetenschap (dubbelblind onderzoek). Anderzijds is iedereen, ook de wetenschap, doordrongen van het grote belang van suggestieve en alsof-effecten. Bij sommige medicijnen wordt zelfs eenderde van de werking daaraan toegeschreven. Toch zijn zowel behandelaars als patiënten het erover eens dat geen alternatieve behandeling vooralsnog de plaats van lithium of verwante onderhoudstherapie kan innemen.
Sommige preparaten die onschuldig lijken en plantaardig zijn, kunnen wel degelijk belangrijke werkingen hebben in het lichaam. Geneesmiddelen komen immers van oudsher uit de natuur. Veel planten en paddenstoelen zijn bovendien extreem giftig (lees: zeer werkzaam!). Het sint-janskruid bijvoorbeeld, heeft naast enig aangetoond antidepressief effect, ook bijwerkingen (zo is verwardheid beschreven) en soms belangrijke interacties met andere medicatie (bijvoorbeeld antistolling). Tevens is er een interactie bekend tussen sint-janskruid en anticonceptie en is er een grotere kans op het doorschieten naar een manie bij patiënten die daarvoor gevoelig zijn. Dus dit moet men zeker niet zonder medeweten van de behandelend psychiater gebruiken. Er zijn vast ook voedingsstoffen die een invloed hebben op de stemmingsregeling van de mens (visolie, teunisbloemolie enz.). Zij staan dan ook steeds meer in de belangstelling van de wetenschap. Als je bedenkt dat meer dan de helft van onze hersenen bestaat uit vet (membranen!) dan ligt meer onderzoek naar de omega-vetzuren en hun effecten op psychiatrische beelden waaronder stemmingsstoornissen, voor de hand. Dit soort onderzoek moet het echter vooralsnog doen zonder de steun van de farmaceutische industrie, aangezien het gaat om een voedingsstof die bijvoorbeeld gewoon bij de visboer te verkrijgen is.
Samenvatting
Bij een mds is de behandelwijze in eerste instantie gebaseerd op het voorschrijven van de juiste medicatie. Daarnaast zijn er andere behandelmethoden mogelijk. Er is bijvoorbeeld steeds meer aandacht voor zelfmanagement, dat zijn de maatregelen die patiënten zelf kunnen treffen om de kans op een terugval te verkleinen en de kwaliteit van hun leven te bewaken. Gebleken is verder dat de prognose van de ziekte beter is als de patiënt uitgebreide informatie over zijn aandoening krijgt. Daarom worden in het hele land goede cursussen aangeboden. Verschillende vormen van psychotherapie kunnen werkzaam zijn, vooral in de onderhoudsbehandeling en in de behandeling van een depressieve periode. Als medicijnen niet werken, kan een serie elektroconvulsieve therapieën soelaas bieden. Deze vroeger elektroshockbehandeling genoemde methode is tegenwoordig veilig en effectief bij ernstige depressies. Ook een manier om depressies gunstig te beïnvloeden is slaapdeprivatie (slaaponthouding), hoe paradoxaal dat wellicht ook klinkt. Onderzocht wordt nog of lichttherapie een interessante optie is, terwijl ook binnen de alternatieve geneeskunde behandelingen bestaan die heilzaam kunnen zijn.
MDS in het dagelijks leven
Het dagelijkse reilen en zeilen van een mds-patiënt wordt in hoge mate beïnvloed door zijn ziekte. Bij tal van bezigheden kun je er last van hebben, zo blijkt in dit hoofdstuk. In het gezin, achter het stuur en op vakantie.
De manisch-depressieve stoornis heeft veel invloed op het dagelijks leven van een patiënt. Bij zaken als sollicitaties, het afsluiten van verzekeringen, het besturen van een auto, het op vakantie gaan en in juridische aangelegenheden is het goed daarop voorbereid te zijn. Ook al is de behandeling effectief en merk je misschien weinig van je ziekte, de manisch-depressieve stoornis is een chronische aandoening die je doorgaans levenslang met je meedraagt.
Arbeid en uitkering
Het wisselende karakter van mds veroorzaakt geheel eigen problemen. Iemand die ernstig depressief is, kan door alle klachten meestal zijn normale werkzaamheden niet volhouden. Iemand die manisch is, denkt juist vaak dat hij uitstekend werk aflevert. Door zelfoverschatting en verminderde zelfkritiek kunnen echter enorme drama’s ontstaan op de werkplek. Gedurende die perioden is iemand dus meestal niet geschikt om werk te verrichten.
Bij een stabiele mds-patiënt is er dikwijls geen enkele reden waarom hij arbeidsongeschikt zou moeten zijn of niet zou moeten worden aangenomen voor een baan. Maar er zijn ook mensen die niet aan het werk kunnen omdat medicijnen toch onvoldoende effect hebben, omdat ze de stress niet aankunnen of bijvoorbeeld omdat de medicijnen te veel bijwerkingen hebben. Dit is natuurlijk ook weer afhankelijk van de aard van het werk.
Aangeraden wordt in ieder geval een baan met wisselende werktijden of onregelmatige diensten, indien mogelijk, te vermijden.
Het kan verstandig zijn collega’s op de hoogte te brengen van de situatie. Het kan van groot nut zijn als bijvoorbeeld het signaleringsplan of noodplan ook in de werksituatie bekend is. Of deze openheid haalbaar is, is weer per patiënt en per werkgever verschillend.
Bij een sollicitatie wordt vaak naar je gezondheid geïnformeerd. Als je die informatie niet wilt verstrekken, kan dat verdacht overkomen. Als je dat wel doet, kun je worden afgewezen omdat men nu eenmaal weinig weet van de manisch-depressieve stoornis. Zo zijn er verschillende overwegingen die een rol kunnen spelen bij het al dan niet melden van de ziekte op het werk of bij een sollicitatie.
Werkhervatting na een depressie of manie is vaak niet eenvoudig. Hoe langer je uit het arbeidsproces bent, hoe moeilijker het is weer aan de slag te gaan. Er zijn tal van regels en wetten waarmee dan rekening gehouden moet worden.
Wordt u gekeurd voor de wia (Wet Werk en Inkomen naar Arbeidsvermogen), dan is het van belang dat goed voor te bereiden. Geadviseerd wordt om bij de bedrijfsarts open kaart te spelen. De arts heeft een beroepsgeheim en kan u het juiste advies geven met betrekking tot werkhervatting en eventuele arbeidsongeschiktheid.
Voor al dit soort kwesties zijn aparte brochures geschreven en u kunt ook contact opnemen met de patiëntenvereniging (vmdb) voor overleg over deze vaak moeilijke materie.
Verzekeringen
Soms kunnen problemen ontstaan bij het afsluiten van een nieuwe verzekering. Het is voorgekomen dat mensen werden geweigerd voor bijvoorbeeld een aanvullende ziektekostenverzekering of een levensverzekering.
Wat betreft de ziektekostenverzekering moet de verzekeraar volgens de Zorgverzekeringswet iedereen accepteren voor een basispakket. Voor eventuele aanvullende verzekeringen kan de verzekeraar aanvullende informatie of een keuring wensen. Het is niet verstandig bij het aangaan van een verzekering te verzwijgen dat men manisch-depressief is. In dat geval zou een verzekeringsmaatschappij kunnen weigeren tot uitbetaling over te gaan.
Autorijden
Het is duidelijk dat iemand tijdens een manische episode beter geen auto kan besturen. De zelfoverschatting tijdens een manie loopt al snel over in roekeloosheid. Ook depressieve patiënten kunnen door problemen met de concentratie en het reactievermogen een gevaar op de weg zijn. Het is moeilijk te beoordelen wanneer men in zulke gevallen nog veilig auto kan rijden. Bij een manisch-depressieve stoornis kunnen deze toestandsbeelden elkaar ook nog in een onregelmatig patroon afwisselen. Het is dan ook onmogelijk hiervoor sluitende wetten te formuleren die toetsbaar en controleerbaar zijn. De mate waarin onderhoudsbehandeling met medicijnen effectief is; de kans op manische perioden; de gebruikte medicijnen en of die medicijnen de rijvaardigheid beïnvloeden: het zijn allemaal factoren die in wisselende mate bepalen wat het risico voor de verkeersveiligheid is.
De meeste mensen hebben hun rijbewijs al voordat bij hen manisch-depressieve stoornis wordt geconstateerd. Bij het aanvragen van hun rijexamen hebben ze toen naar eer en geweten op alle tien medische vragen (van het formulier Eigen Verklaring van het cbr – Centraal Bureau Rijvaardigheidsbewijzen) ‘nee’ kunnen invullen. Als je het rijbewijs al hebt, houd je dat in normale omstandigheden zonder verder onderzoek tot het zeventigste jaar.
In de weg- en verkeerswetgeving staat niet expliciet genoemd dat men zich bij een gewijzigde medische situatie opnieuw tot het cbr moet wenden voor een herbeoordeling van de rijgeschiktheid. Er bestaat hooguit een morele plicht, gebaseerd op artikel 5 van de Weg- en verkeerswet, waarin staat dat het verboden is een ander in gevaar te brengen. Het al dan niet melden van een manisch-depressieve stoornis bij het cbr wordt dus aan de verantwoordelijkheid van de rijbewijshouder overgelaten.
Je loopt echter het risico dat bij een ongeval je rijvaardigheid in twijfel wordt getrokken en de verzekering niet uitbetaalt. Het is op grond van je eigen veiligheid en de veiligheid van medeweggebruikers dus wel degelijk verstandig een (tussentijdse) melding te doen bij het cbr betreffende je gewijzigde medische omstandigheden. Overigens heeft ook de politie of de arts een mogelijkheid om een persoon met een aandoening te melden bij het cbr als deze daar aanleiding toe ziet (vorderingsprocedure). Dit komt echter zelden voor.
Als er een tussentijdse beoordeling wordt aangevraagd, zal het cbr zijn besluit baseren op de Regeling eisen geschiktheid 2000. Voor mds is de volgende paragraaf van belang: ‘Personen met een unipolaire of bipolaire stoornis, die therapeutisch goed zijn ingesteld (regelmatige controle, recidiefvrije periode van minstens één jaar) en een redelijk ziekte-inzicht hebben, hoeven in beginsel niet ongeschikt te zijn. Wel is een specialistisch rapport vereist. Mensen met regelmatig terugkerende manische episoden zijn in het algemeen ongeschikt voor het rijbewijs. Hetzelfde geldt voor mensen met een geregeld optredende depressie iez (= in engere zin).’
Autorijden en geneesmiddelen
Vrijwel alle mds-patiënten gebruiken langdurig geneesmiddelen. Sommige van die geneesmiddelen beïnvloeden de rijvaardigheid. Vaak ontbreken onderzoeksgegevens hierover. Zo is van lithium weinig bekend over de invloed op de rijvaardigheid, en wat wel bekend is, dateert uit de tijd dat zeer hoge bloedspiegels algemeen werden toegepast. Op grond daarvan krijgt lithium echter wel een gele sticker, wat wil zeggen dat het de rijvaardigheid kan beïnvloeden. De patiënt is dan gewaarschuwd dat hij bij negatieve effecten op de rijvaardigheid niet mag autorijden. Het gaat hier dus om een subjectieve waarneming.
Het cbr gebruikt bij het beoordelen van de rijgeschiktheid tijdens gebruik van psychiatrische medicijnen weer de genoemde Regeling eisen geschiktheid 2000. Van belang is paragraaf 10.2.1, waarin staat: ‘Antidepressiva en antipsychotica: personen die langdurig of zeer regelmatig behandeld worden met een hoge dosering van deze middelen, zijn over het algemeen ongeschikt voor deelname aan het gemotoriseerde verkeer.’
Nederland is een van de weinige landen in Europa die nog geen wetsartikel heeft dat het gebruik van bepaalde geneesmiddelen en drugs in het verkeer absoluut verbiedt. Artikel 8 van de Wegenverkeerswet stelt wel dat het een ieder verboden is een voertuig te besturen ‘terwijl hij verkeert onder zodanige invloed van een stof waarvan hij weet of redelijkerwijs moet weten, dat het gebruik daarvan – al dan niet in combinatie met het gebruik van een andere stof – de rijvaardigheid zodanig kan verminderen, dat hij niet tot behoorlijk besturen in staat moet worden geacht.’
De meest recente informatie over medicijngebruik en autorijden kunt u vinden op www.geneesmiddeleninhetverkeer.nl.
Vakanties en reizen
In het algemeen betekent vakantie het doorbreken van het normale levensritme. Voor een manisch-depressieve patiënt betekent dit soms dat zijn vakantie (en de vakantie van zijn reisgenoten) wordt vergald omdat er een manische ontremming ontstaat. Er zijn vele voorbeelden van manisch-depressieve patiënten die tijdens hun vakantie in een ver land in een psychiatrisch ziekenhuis terechtkwamen en pas na veel moeite naar huis konden worden gebracht.
Een vakantie begint met het nemen van een aantal voorzorgen. Voorkom stress en onrust door een rustige voorbereiding. Je kunt je reispartner het beste ruim van tevoren informeren over je manisch-depressieve stoornis. Neem een verklaring mee van je behandelend arts met daarop vermeld de gebruikte medicatie, die je desgevraagd aan de douane kan tonen. De meeste poliklinieken gebruiken standaardformulieren, waarop naast de gebruikte medicatie ook allerlei informatie (bijvoorbeeld ook de telefoonnummers van huisarts en behandelaar) staat. Het is ook niet verkeerd wat basale informatie over mds en bijvoorbeeld het noodplan te vertalen in de taal van het land dat je bezoekt.
Neem voldoende medicatie mee, doorgaans een dubbele hoeveelheid, die je verdeelt over koffers en handbagage. Stel samen met je behandelend arts een persoonlijk noodpakket samen (denk aan slaapmedicatie). Vergeet ook niet een pijnstiller mee te nemen die de lithiumconcentratie niet beïnvloedt (paracetamol). Neem tevens een middel tegen diarree mee.
Belangrijk is dat je ook op reis zorgt voor voldoende rust, voorzichtig bent met alcohol en zeker geen drugs gebruikt. Bewaar geneesmiddelen zo donker mogelijk.
Bij lithiumgebruik in warme landen moet je erop bedacht zijn dat de mineraal- en vochthuishouding onder druk staan. Door veel zweten verliezen we meer zout. Ga dus liever niet te lang achtereen in de volle zon liggen. Drink voldoende en gebruik voldoende zout. Neem daarom bouillonblokjes of drinkbouillon mee.
Bij braken of diarree kun je het beste enkele dagen geen lithium innemen. Zoek dan eventueel contact met je behandelaar.
Jetlag
Een eventuele vliegreis naar een land in een andere tijdzone vereist bijzondere aandacht. De zogenaamde jetlag, door het winnen of verliezen van tijd, kan een manisch-depressieve patiënt ontregelen. Er is onderzoek gedaan op het Engelse vliegveld Heathrow, waaruit bleek dat patiënten vooral manisch ontregeld raakten als zij vlogen van het westen naar het oosten, en dat patiënten depressief ontregeld raakten als zij van oost naar west vlogen. De klap die het tijdsverschil veroorzaakt, is op te vangen door in de dagen voor de reis het dagelijkse ritme al geleidelijk aan te passen aan de nieuwe tijd. Dat geldt ook voor het tijdstip waarop je de medicijnen inneemt. Begin ruim van tevoren langzaam één uur per dag je dag- en nachtritme op te schuiven naar het dag- en nachtritme zoals dat in het vakantieland geldt. Als je een grote intercontinentale reis gaat maken met een tijdsverschil van zes uur, begin je dus zes dagen van tevoren. De inname van lithium schuift mee. Dat zal weinig problemen opleveren, mits je niet meer dan één uur per dag opschuift. Als je niet zo heel lang in het buitenland bent, kun je ervoor kiezen je medicijnen volgens de Nederlandse tijd te blijven innemen, zeker als dat tijdstip omgerekend in de tijd van het vakantieland gunstig valt. Wanneer je teruggaat naar Nederland, doe je de hele procedure weer in omgekeerde richting.
Boek geen reis als u niet stabiel bent
Het is niet verstandig een reis te boeken als u onstabiel bent. Zo kunt u namelijk geen rechten aan een annuleringsverzekering ontlenen als u al ontregeld was op het moment dat u de verzekering afsloot.
Zelfmoord
Zelfmoordgedachten zijn altijd een reden om hulp te zoeken. Van manisch-depressieve stoornissen is bekend dat het tij weer zal keren. De toestand tijdens een depressie is niet blijvend. Samen met de hulpverlener en de omgeving moet men strijd leveren om deze nare perioden door te komen en ze in de toekomst te voorkomen.
Omgaan met en begeleiding na zelfmoord
Het staat vast dat veel zelfmoorden het gevolg zijn van een stemmingsziekte. Soms had de zelfmoord voorkomen kunnen worden door een goede behandeling. Hoe dan ook, het is voor de nabestaanden niet goed een zelfmoord te verdringen. Men moet erover praten, met elkaar en met de hulpverleners. Het voorkomt dat mensen in een ernstig isolement terechtkomen, juist als ze anderen zo hard nodig hebben om tot enige verwerking te komen en de draad weer op te pakken. Er zijn altijd vele vragen waar familie en hulpverleners mee blijven zitten. Soms blijkt er vele jaren later nog behoefte aan te zijn een of meerdere gesprekken over het een en ander te voeren. Ook dat (al is dat niet makkelijk) hoort bij goed hulpverlenerschap.
MDS en religie
Een stemmingsstoornis kan zelfs het religieus beleven van iemand beïnvloeden. Een depressie wordt soms gekleurd door de geloofsachtergrond van de patiënt. Vanuit zijn verstoorde stemming is een gereformeerde depressieve patiënt er nogal eens van overtuigd ‘de zonde tegen de Heilige Geest’ te hebben begaan. Dat is de grootste zonde die een gelovige zich kan voorstellen. Dit soort gedachten komt natuurlijk niet voor bij gelovigen bij wie de Heilige Geest geen deel uitmaakt van de geloofsbeleving.
Bij sommige geloofsrichtingen ziet men de stemmingsstoornis als een straf. Aangezien de patiënt dit door zijn ziekte ook al zo ervaart, zal dit het lijden soms helemaal ondraaglijk maken.
Anhedonie, het onvermogen te voelen, is een kenmerk van depressie en geeft patiënten vaak ook het onvermogen hun God in de nabijheid te voelen. Patiënten vertellen dan het gevoel te hebben dat iedereen, zelfs hun God, hen heeft verlaten. Een pastor, die op de hoogte is van de achtergronden van depressies, kan patiënten helpen om door deze moeilijke periode in hun (geloofs)leven heen te komen.
Een manische ontregeling zorgt ook voor problemen op religieus gebied. Sommige patiënten ervaren dan een zodanig sterk religieus gevoel, dat zij vanuit almachts- en grootheidswanen denken een speciale opdracht en boodschap voor de wereld te hebben.
Seks en MDS
Seks is een onderwerp waarover men soms wat moeilijk spreekt, ook in de spreekkamer. Daardoor is jarenlang de aanwezigheid van mogelijke seksuele bijwerkingen van medicijnen verwaarloosd.
Bij een onderzoek gaf ongeveer 1/8 van een groep van antidepressiva gebruikende patiënten aan last van seksuele stoornissen te hebben als er niet specifiek naar werd gevraagd. Als men er bewust naar vroeg, antwoordde meer dan de helft last te hebben van seksuele stoornissen. Klachten die werden genoemd zijn onder andere erectieproblemen, pijnlijke zaadlozing, verminderde vochtigheid van de vagina, minder zin in seks, verminderde gevoeligheid van de geslachtsorganen en moeilijkheden met klaarkomen.
Veel middelen die in de psychiatrie gebruikt worden, kunnen effecten hebben op de seksualiteit. We moeten echter ook niet vergeten dat een depressie op zich de seks ook zeer negatief kan beïnvloeden. Het is zelfs een klacht die bij depressies heel hardnekkig kan blijven bestaan. Tegen deze achtergrond verbetert de seks door het antidepressivum vaak weer. Over lithium bestaat geen gedegen onderzoek. Er wordt wel beweerd dat lithium de zin in seks zou kunnen verminderen en ook een negatief effect zou hebben op een erectie. Seks en stemming hangen echter nauw met elkaar samen en het blijft moeilijk uit te maken of de stemming of de bijwerking van bijvoorbeeld lithium de eventuele seksuele klachten veroorzaakt.
Bij seksuele problemen zal men soms een ander medicijn moeten kiezen of de dosis moeten verminderen. Sommige paren leren leven met de beperkingen en na enige tijd ontstaat dan toch een bevredigend seksleven.
Hypomanie is een stimulerende toestand op zich. Verliefdheid en hypomanie hebben overeenkomsten en biologisch zouden deze wel eens een sterke gelijkenis kunnen hebben.
Het is bekend dat mensen tijdens een manie juist erg seksueel actief worden. Dan bestaat het gevaar dat ze minder kritisch zijn in de keuze van een partner en vergeten voorbehoedsmiddelen te gebruiken en de kans lopen ongewenst zwanger te worden of een seksueel overdraagbare ziekte op te lopen. Manische patiënten zijn ook geregeld verwikkeld in echtscheidingsprocedures. Die komen vaak niet voort uit de wens om de relatie te beëindigen, maar zijn veeleer een gevolg van hun psychiatrisch toestandsbeeld. Hulpverleners hebben altijd de neiging gehad dergelijke keuzen van patiënten te respecteren, maar het is de vraag of ze ook niet de plicht hebben deze te begrenzen. Als hulpverlener kun je op zijn minst adviseren het nemen van beslissingen uit te stellen tot de patiënt psychisch weer in evenwicht is.
Sociale gevolgen van mds
De familie van de patiënt neemt bij de begeleiding en behandeling een zeer belangrijke plaats in. In vergelijking met andere psychiatrische ziektebeelden zijn in het geval van mds de familiebanden nog vaak redelijk intact. Ook in de relatiesfeer komen echter vaak spanningen voor als gevolg van mds. Een relatie staat vaak ernstig onder druk als een van de twee een manisch-depressieve stoornis heeft. Het aantal echtscheidingen bij mds is dan ook veel hoger dan gemiddeld. Aandacht van de hulpverleners voor de familie, en met name de partner, ligt daarom voor de hand. Daarbij zijn vele invalshoeken mogelijk.
Belang van partner of familie bij de behandeling
Erfelijke factoren spelen een belangrijke rol bij het ontstaan van stemmingsstoornissen. De familiegeschiedenis kan mensen alert maken op de grotere kans op een stemmingsstoornis. Daardoor kan de diagnose tijdig gesteld worden en kan veel verdriet worden voorkomen.
Ook is de informatie die familieleden verstrekken van zeer groot belang. Niet zelden is de patiënt zelf ‘vergeten’ dat hij een hypomanische fase heeft doorgemaakt. De familie kan vaak een beeld schetsen van hoe de patiënt in zijn normale doen is, terwijl de arts hem alleen in een of andere fase ziet. Daar komt bij dat de familie vaak heel goed weet hoe de ontsporingen eruitzien, en dus snel aan de bel kan trekken. Verder kan het gezin een belangrijke therapeutische factor zijn door de orde en regelmaat die een gemiddelde gezinssituatie aanbrengt. Ook bij de therapie is de familie op vele manieren betrokken: steunend, wakend en motiverend. Dat kan een zware opgave zijn, die toch door velen op bewonderenswaardige wijze wordt volbracht.
Kinderen
Voor kinderen zijn de stemmingswisselingen van een mds-patiënt bijna niet te begrijpen. Dat kan tot grote problemen leiden bij de opvoeding en verzorging van de kinderen. De laatste jaren is er gelukkig een toenemende aandacht voor de gevolgen die de mds van een ouder op de kinderen heeft. Het staat vast dat de wisselende stemming van de ouders het gevoel van veiligheid van de kinderen vermindert. Of dit ook werkelijk gevolgen heeft voor de ontwikkeling van kinderen, is nog niet geheel duidelijk.
Kopp-kinderen
Diverse instanties besteden extra aandacht aan kinderen van ouders met een psychisch probleem in de vorm van ‘kopp-groepen’: Kinderen van Ouders met Psychiatrische Problemen. Ook de vmdb (Vereniging voor Manisch Depressieven en Betrokkenen) besteedt er aandacht aan, evenals de stichting Labyrinth/In Perspectief met de ‘Kind van’-bijeenkomsten.
Grenzen van de hulpverlening
Er is in de afgelopen jaren veel gedaan aan voorlichting en het doorbreken van het taboe op mds. Er zijn actieve verenigingen voor patiënten en familieleden. Er is nog nooit zoveel kennis geweest en iedere patiënt en familie heeft toegang tot alle mogelijke informatie via internet. Er zijn vele folders, boeken, video’s enz. beschikbaar. Ook wordt er veel meer aandacht besteed aan patiëntenrecht.
Ziekenhuizen proberen de zorg steeds klantvriendelijker te maken. Er is met betrekking tot opnames een toenemende opsplitsing in verschillende doelgroepen, en voor iedere kwaal is wel een speciale afdeling of een deskundige te vinden. Er bestaat een algemeen erkend recht op een second opinion (tweede mening). Patiënten kunnen eigenlijk alle behandelingen krijgen, zij het soms na afwerking van een lang, maar zorgvuldig samengesteld protocol. Toch kan dit alles niet voorkomen dat men soms op onbegrip en onwetendheid stuit, dat de zorg niet precies toegespitst kan worden op de wensen van de patiënt of zijn familie en dat de bestaande behandelingen niet goed aansluiten bij de klachten van de patiënt omdat de individuele symptomen altijd net weer wat anders zijn dan in de leerboeken vermeld.
Mds legt een zware emotionele druk op de familie en de behandelaar, in het bijzonder wanneer zij worden geconfronteerd met de grenzen van de hulpverlening. Het duurt soms lang voor de diagnose mds wordt gesteld, het kan moeizaam zijn bij een ter zake deskundige behandelaar terecht te komen en als het hoog oploopt, is het vaak niet gemakkelijk een (gedwongen) opname in een psychiatrisch ziekenhuis te regelen. Hierdoor kunnen de familie en de hulpverlener zich machteloos voelen. Dat kan leiden tot spanningen en conflicten.
In een vaak hectische situatie kunnen gemakkelijk fouten worden gemaakt in de communicatie en bejegening, waardoor een vertrouwensbreuk tussen arts en patiënt kan ontstaan. Dan is het soms beter om een andere behandelaar te zoeken.
De relatie tussen patiënt en behandelaar is sinds 1 mei 1995 wettelijk geregeld in de Wet Geneeskundige BehandelOvereenkomst (wgbo). Deze wet regelt de rechten en plichten van patiënten en hulpverleners bij zowel psychiatrische- als lichamelijke behandelingen.
Patiëntenvereniging
Er is de laatste jaren veel meer aandacht voor het ziektebeeld van de manisch-depressieve stoornis. Vooral de oprichting in 1987 van een speciale patiëntenvereniging, de Nederlandse Stichting voor Manisch Depressieven (nsmd), die inmiddels de vmdb (Vereniging voor Manisch Depressieven en Betrokkenen) heet, heeft hierbij als een stuwende kracht gewerkt. Zo verscheen er allerlei informatiemateriaal en kwam er steeds meer aandacht in de media voor de problematiek.
Min of meer gelijktijdig was er ook een bundeling van professionele aandacht via de LithiumPluswerkgroep, die overigens nauwe banden met de vmdb onderhoudt. Inmiddels, zoveel jaren verder, komt alle beschikbare informatie voor zowel behandelaar als patiënt, samen in het Kenniscentrum Bipolaire Stoornissen.
Samenvatting
In het dagelijks leven word je als mds-patiënt vaak geconfronteerd met allerlei gevolgen. Op het werk kun je bijvoorbeeld diverse problemen krijgen, terwijl het afsluiten van een ziektekosten- of levensverzekering eveneens voor moeilijkheden kan zorgen. Als een patiënt een manische periode doormaakt, kan hij beter niet achter het stuur van een auto gaan zitten (roekeloosheid), maar als hij depressief is soms evenmin (concentratieverlies). Vakantie is voor een manisch-depressief persoon een dusdanige inbreuk op het normale levensritme dat er vaak vooraf allerlei maatregelen getroffen moeten worden. Bij een vliegreis naar een andere tijdzone komt daar nog eens bij dat de patiënt moet voorkomen ontregeld te raken door de jetlag. Ook op seksueel gebied kan de ziekte impact hebben, vooral door het medicijngebruik, al spreekt men daar in het algemeen wat minder openlijk over.
Omdat de familie van een patiënt bij de begeleiding en behandeling een belangrijke taak heeft, zijn relationele spanningen nogal eens aan de orde. De laatste jaren is er bovendien steeds meer aandacht voor het kind dat wordt geconfronteerd met een depressieve ouder.
Juridische aangelegenheden
Hoe goed men een patiënt ook tracht te behandelen, het kan niettemin gebeuren dat de situatie onhoudbaar wordt. Dan kunnen er diverse maatregelen worden getroffen. In dit hoofdstuk worden er verschillende besproken. Uitgangspunt daarbij is altijd dat schade in de ruimste zin van het woord moet worden voorkomen.
Soms komt het voor dat het ziekte-inzicht van een patiënt zo is verstoord en de situatie voor hem of zijn omgeving zo bedreigend is geworden, dat opname noodzakelijk is, ook als de patiënt dat zelf niet wil. Een opname door middel van een inbewaringstelling (ibs) is de enige manier waarop iemand, zonder vorm van proces, van zijn vrijheid kan worden beroofd. Het is dus niet zo vreemd dat daarmee uiterst terughoudend wordt omgegaan.
Een van de belangrijkste uitgangspunten bij de begeleiding van de mds-patiënten is het voorkomen van schade, in de ruimste zin van het woord. Helaas komt het nog altijd voor dat er behoorlijk wat tijd verloren gaat voor een patiënt wordt opgenomen en behandeld kan worden.
Onvrijwillige opname
Sinds 1994 is de wet bopz (Bijzondere Opnemingen Psychiatrische Ziekenhuizen) van kracht. Het is onmogelijk om hier de hele bopz te behandelen. We beperken ons dan ook tot die maatregelen waarmee manisch-depressieve patiënten het meest te maken kunnen krijgen.
Spoedopname (ibs)
Als de toestand zo onmiddellijk bedreigend is, dat een zogenaamde voorlopige machtiging niet kan worden afgewacht, kan de burgemeester van de gemeente waar de betrokkene verblijft een inbewaringstelling (ibs) afgeven. Er moet een ernstig vermoeden bestaan dat de psychische stoornis gevaar kan veroorzaken en de patiënt zich niet wil laten opnemen. Een patiënt die aan de criteria voor een inbewaringstelling voldoet, kan vaak eerder worden opgenomen dan een patiënt die zelf wil worden opgenomen, omdat de ibs-opname losstaat van wachtlijsten.
Iedereen kan de burgemeester ervan op de hoogte stellen dat een persoon binnen zijn gemeente direct een gevaar oplevert voor zichzelf of zijn omgeving. Eerst zal een arts (meestal een psychiater van de acute dienst) de betrokkene onderzoeken. Op grond daarvan wordt een geneeskundige verklaring afgegeven, vaak na overleg met een behandelend psychiater en de huisarts.
De burgemeester zorgt direct voor bijstand door een juridisch raadsman. Binnen 24 uur na afgifte van een ibs moet de patiënt zijn opgenomen. De burgemeester licht ook zo spoedig mogelijk de naaste familie of wettelijke vertegenwoordiger in. Verder stuurt hij een afschrift van de ibs-formulieren naar de inspecteur van de geestelijke volksgezondheid en de officier van justitie. Deze laatste stelt vervolgens een vordering tot ibs in bij de rechter, als hij ervan overtuigd is dat (nog steeds) gevaar bestaat.
Vervolgens worden in het psychiatrisch ziekenhuis de betrokkene en de raadsman door de rechter gehoord en de rechter kan informatie inwinnen bij bijvoorbeeld de behandelend arts en de familie. Binnen drie dagen beslist de rechter al dan niet tot ibs. Deze is dan drie weken geldig en er is geen beroep mogelijk.
Voorlopige machtiging
Als het gevaar niet acuut dreigend is, kan een patiënt door middel van een zogenaamde voorlopige machtiging tegen zijn wil in een ziekenhuis worden opgenomen. Ook kan de inbewaringstelling na drie weken omgezet worden in een voorlopige machtiging, als het gevaar nog altijd niet afgewend is.
Gevaar
Het begrip ‘gevaar’ wordt duidelijk ruimer genomen dan vroeger het geval was. Het hoeft niet om direct zichtbaar levensgevaar voor de patiënt en/of anderen te gaan. Onder gevaar verstaan we: gevaar voor lichamelijke gezondheid, zelfmoordplannen, zelfbeschadiging, een ernstige staat van zelfverwaarlozing, gevaar voor het maatschappelijke en sociale bestaan en gevaar voor de geestelijke en lichamelijke gezondheid van de mensen in de directe omgeving. Het is wel noodzakelijk dat er een relatie bestaat tussen het gevaar en de psychische stoornis.
Behandelplan
Zo mogelijk direct na opname wordt een behandelplan opgesteld, waarbij zoveel mogelijk rekening wordt gehouden met de wensen van de patiënt. Een behandelplan kan alleen uitgevoerd worden als de patiënt daarmee instemt.
Klachtrecht
Er is een uitgebreid wettelijk geregeld klachtrecht voor alle beslissingen die binnen de bopz worden genomen. Er is ook een regeling tot schadevergoeding mogelijk.
Patiëntenvertrouwenspersoon (pvp)
De rol van de patiëntenvertrouwenspersoon, die voornamelijk binnen het psychiatrisch ziekenhuis functioneert, heeft veel meer inhoud gekregen. Hij of zij kan de patiënt (en zijn familie) uitgebreid informeren over mogelijkheden, rechten en plichten.
Curatele, bewind en mentorschap
Vanaf achttien jaar is iemand meerderjarig en handelingsbekwaam, dat wil zeggen in staat zelfstandig en zonder toestemming van ouders of voogd rechtshandelingen (bijv. aankopen, huwelijk) te verrichten. Deze rechtshandelingen kunnen dan niet meer teruggedraaid worden. Ook is iemand vanaf dat moment zelf verantwoordelijk voor alles wat hij doet.
Soms is iemand echter niet meer (geheel) in staat om de eigen belangen goed te behartigen of (volledig) voor zichzelf te zorgen. Er ontstaat dan vaak een moeilijke situatie die extra veel ellende voor de familie en uiteindelijk ook voor de patiënt kan veroorzaken.
De wet kent in dat geval een aantal mogelijkheden:
- de ondercuratelestelling
- het bewind
- het mentorschap
De arrondissementsrechter beslist over de eerste en de kantonrechter over de laatste twee maatregelen.
Aanvraag
Zowel de patiënt zelf, als de echtgenoot, partner, voogd, omschreven familie en de officier van justitie mogen deze drie maatregelen aanvragen. Het verdient aanbeveling een en ander met bijstand van een advocaat te verrichten (bij de ondercuratelestelling is dit zelfs verplicht).
‘Manische’ aankopen
Onverantwoorde aankopen die tijdens een manische episode zijn gedaan, zijn meestal niet meer terug te draaien. Het hangt af van het fatsoen van de verkoper of hij de aankoop wil terugnemen. Wanneer iemand onder curatele staat, kan de rechter de rechtshandeling (aankoop) vernietigen. De aankoop is echter niet automatisch nietig. De wet heeft ook een bescherming ingebouwd voor degene met wie zaken wordt gedaan. Belangrijk bij de beslissing van de rechter is de ‘al of niet goede trouw’ van de verkoper.
Samenvatting
Ondanks alle zorg kan het gebeuren dat een situatie uit de hand loopt. Als de toestand onmiddellijk bedreigend is, kan de mds-patiënt in een ziekenhuis worden opgenomen. Als hij dat zelf niet wil, kan het tegen zijn wil gebeuren via een inbewaringstelling (ibs). Het hoeft daarbij niet om zichtbaar levensgevaar te gaan. Denk bijvoorbeeld ook aan: gevaar voor lichamelijke gezondheid, zelfbeschadiging, een ernstige staat van zelfverwaarlozing, gevaar voor de gezondheid van mensen in de directe omgeving.
Het kan ook gebeuren dat een meerderjarige patiënt niet meer (helemaal) zijn eigen belangen kan behartigen. Volgens de wet zijn er dan drie mogelijkheden om een patiënt zaken uit handen te nemen: de ondercuratelestelling, het bewind en het mentorschap. Zowel de patiënt zelf als de echtgenoot, partner, voogd, omschreven familie of officier van justitie mogen deze maatregelen aanvragen.
Patiëntenvereniging
Iedereen met een manisch-depressieve stoornis en iedereen die erbij betrokken is als partner, familielid, vriend of collega heeft er belang bij om lid te worden van de vmdb. Want behalve informatie biedt de patiëntenvereniging u heel veel mogelijkheden voor lotgenotencontact. Dit is, naast medicatie en behandeling, een belangrijke steunpilaar om beter met de ziekte om te gaan.
Vereniging voor Manisch Depressieven en Betrokkenen
De voordelen van een lidmaatschap
- U ontvangt het kwartaalblad plusminus met ca. 42 pagina’s informatie en recente ontwikkelingen.
- U kunt deelnemen aan huiskamerbijeenkomsten.
- U kunt deelnemen aan regionale contactgroepen.
- U kunt deelnemen aan landelijke bijeenkomsten.
- U kunt – deels gratis – beschikken over onze informatie als folders, brochures en boeken.
- U kunt advies krijgen over psycho-educatiecursussen, second opinions en dergelijke.
- Uw belangen worden behartigd bij overheden en allerlei instanties, zowel in binnen- als buitenland.
De contributie kunt u zelf bepalen, maar het minimum is op dit moment € 26,- per jaar. Ter verwelkoming ontvangen nieuwe leden het boekje Een leidraad met daarin praktische uitleg over de begrippen van de ziekte. Verder ontvangt u enkele brochures en een recent exemplaar van plusminus.
Bel voor aanmelding of meer informatie tussen 10.00 en 14.00 uur naar het kantoor van de vmdb: 030-28 03 030.
E-mailen of via onze website www.vmdb.nl aanmelden kan ook. Na aanmelding ontvangt u een acceptgiro voor uw betaling.
U kunt uw bijdrage ook direct overmaken op gironummer 22 71 98 t.n.v. de vmdb te Utrecht onder vermelding van ‘lid’.
Bent u al lid? Vraag dan eens een ander of wijs ze op de mogelijkheid om donateur of sponsor te worden.
Help anderen
Word donateur of sponsor van de Vereniging van Manisch Depressieven en Betrokkenen.
U kunt het werk voor de vele mensen met een manisch-depressieve stoornis ook steunen als donateur of sponsor.
Donateur
Als donateur bepaalt u zelf de hoogte van uw bijdrage en u kunt kiezen uit diverse mogelijkheden.
- Een éénmalige bijdrage naar keuze.
- Een bijdrage naar keuze per jaar, halfjaar, kwartaal of maand.
De VMDB heeft de anbi-status van de fiscus (Algemeen Nut Beogende Instelling).
Bel voor aanmelding of meer informatie tussen 10.00 en 14.00 uur ons kantoor op 030-28 03 030.
E-mailen naar vmdb@nsmd.nl kan ook. Na aanmelding ontvangt u een acceptgiro voor uw betaling. U kunt uw bijdrage ook direct overmaken op gironummer 22 71 98 t.n.v. de VMDB te Utrecht onder vermelding van ‘donateur’ en de gewenste betaalfrequentie.
Sponsor
Maatschappelijk verantwoord ondernemen (mvo) is het niveau van de modekreet allang ontstegen. Steeds meer bedrijven bekijken hoe zij zich kunnen inzetten voor een maatschappelijk doel. De Vereniging voor Manisch Depressieven en Betrokkenen is zo’n maatschappelijk doel en wellicht bent u er als ondernemer naar op zoek.
Een aantal bedrijven steunt de vmdb inmiddels met kleine en grotere sponsorbijdragen, maar ook met deskundigheid, materialen en menskracht. In overleg is hiervoor een sponsorovereenkomst op maat opgesteld. Want als bedrijf wilt u heldere afspraken over wat u ervoor terugkrijgt en als vmdb zien we erop toe dat de belangen van de vereniging niet worden geschaad.
Interesse? Neem dan contact op met kantoor tel. 030-28 03 030 of stuur een e-mail naar vmdb@nsmd.nl
Kenniscentrum Bipolaire Stoornissen
Ook de hulpverleners hebben hun energie en aandacht gebundeld. Ongeveer tegelijkertijd met de oprichting van de patiëntenvereniging werd het initiatief genomen tot het uitwisselen van informatie, teneinde de kwaliteit van de hulpverlening te vergroten. Een tweede doelstelling was het bereiken van onderlinge overeenstemming in de behandeling en begeleiding van manisch-depressieve patiënten. Aanvankelijk was dit initiatief sterk geconcentreerd op de behandeling met lithium. Later ging het steeds meer om de behandeling in ruime zin van manisch-depressieve patiënten. Daarom is de aanvankelijke naam Lithiumwerkgroep toen vervangen door LithiumPluswerkgroep. Deze werkgroep vergadert viermaal per jaar en de vmdb is altijd bij die vergaderingen vertegenwoordigd.
In 2007 is het Kenniscentrum Bipolaire Stoornissen opgericht. Met financiële steun van een aantal psychiatrische instellingen in Nederland is een platform gecreëerd waar de kennis over de manisch-depressieve aandoening verzameld, ontwikkeld en verspreid wordt. De LithiumPluswerkgroep is daar deel van uit gaan maken. Het vormt zo een netwerk waarin academische en psychiatrische centra en de patiëntenvereniging met elkaar bouwen aan de kwaliteit van diagnostiek en behandeling van manisch depressiviteit. Het Kenniscentrum beheert een fraaie website met interessante links en veel informatie: www.kenniscentrumbipolairestoornissen.nl.